

LARİNKS KANSERLERİNDE
TÜMÖRE VE BOYUNA YAKLAŞIMLAR
Larinksin en yaygın malignitesi sguamöz celi karsinomadır. Larengeal kanser (derinin bazal ve squamöz cell karsinomları hariç) tüm malignitelerin erkeklerde %2-3'ü, kadınlarda %0.4'ünü oluşturur. National Cancer İnstitute, larinks kanseri yeni kanser teşhisinin yaklaşık % 1.3'ünü, ABD'de tüm kanser ölümlerinin %0.83'ünü oluşturduğunu bildirir. Larinks kanserli hastaların yaklaşık %60'ı tümör larinkte lokalizeyken teşhis edilir, %25'i regional lenf nodu metastazı ile ,%15'i de teşhis edildiğinde vücudun diğer taraflarına yayılmıştır.60-70 dekatlarda pik yapar. Risk faktörleri, tütün, alkol, endüstriel ürünlere ve radyasyona maruz kalma, larengeal papillomdur. Sigara içen hastalarda sigaranın kesilmesi ile risk, ancak 6 yıl sonra önemli derecede azalır. İçmeyenlerle aynı riske sahip olmak için 15 yıl geçmelidir.
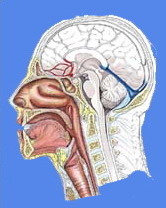
ANATOMİ: Larinksin superior sınırı, epiglotun tipi ve lateral sınırıdır. Anterior sımrı,epiglotun lingual yüzü, tirohyoid rnernbran, tiroid kartilaj, krikotiroid membran ve krikoid kartilajdır. Posterior sınırı, ariepiglottik foldlar, aritenoid kartilajlar, interaritenoid boşluk ve krikoid kartilajı kaplayan mukozadır. Alt sınır krikoid kartilaj in inferior marjinidir.Vallecula, piriform sinüs ve postkrikoid bölge superior ve inferior hipofarenks alanlarıdır.
Larinks üç kışıma bölünür: l. Supraglottis 2. Glottis 3. Subglottis
Supraglottik segment; Epiglotun tepesinden laringeal ventrikülün apeksine uzanır. Epiglotun larengeal yüzü, ariepiglottik foldlar, aritenoid kartilaj in larengeal yüzü, yalancı vokal kordlar ve ventrikülleri içerir. Daha önceleri epiglotun suprahyoid porsiyonunu ve ariepiglottik foldları içeren larinksin marjinal zonu epilarinks olarak adlandırılıyordu. Marjinal bölgedeki bu tümörler daha çok hipofarengeal lezyonlar gibi davranmasına rağmen bu bölge supraglottik larinks içinde incelenir. Supraglottis ve glottis ventrikülde ayrılırlar.Anatomik olarak gerçek sınır, kord vokalin squamöz epiteli ile ventrikülün respiratuar mukozasıdır (Psödostratifıye silyalı kolumnar epitel). Klinik olarak bunu belirlemek zordur. Pratik olarak sınır, ventrikülün apeksidir. Ventrikül tabanı, glottik alanın parçası olarak düşünülür. Lateral duvar, çatısı ve saccule supraglottik larinks olarak düşünülür.
Glottik Segment; Ventrikül apeksi ile bu noktanın l cm altından geçen horizontal plan arasındaki bölgedir. İki gerçek kord vokal, anterior ve posterior kommissürler içerir. Glottis gerçek kord vokalin orta bölümünde en uzundur ve yaklaşık 5 mm'dir. Anterior kommissürde 2-3 mm'ye iner.
Subglottik Segment: Glottis ve subglottis arası sınır, vokal kordun serbest kenarının 5 mm altındadır. Subglottisin alt sınırı da krikoid kartilajın inferior marjinidir.
Larinksin Membran ve Bariyerleri; Larinksin konnektif doku bariyerleri larengeal komprtmanlar için sınır olarak hizmet eder. Larinksin konnektif doku bariyerleri bazı yerlerde daha iyi gelişmiş elastik lifler içeren fıbröz doku parçasıdır.Alt kısım (conus elastikus ) quadrangüler membrandan ventrikül ile ayrılır.
Conus elasticus larinksin alt kısmım sarar. Önde orta hatta krikotiroid ligamenti oluşturacak şekilde birleşir. Krikoid kartilajın üst kenarına doğru tutunarak yanlara doğru ilerler.Yukarıda ise, önde tiroid kartilaj alt kenarında orta hatta birleşir. Serbest kenarı ligementum vokaleyi oluşturacak şekilde arkaya doğru ilerler.Üstte arkada processus vocalise tutunarak sonlanır.Bu membran glottis ve subglottisi paraglottik mesafeden ayırır.
Quadrangüler membran önde epiglotun serbest kenarına tutunarak başlar. Her iki tarafta arkaya doğru ilerleyerek aritenoid kartilajın medial yüzüne tutunur.Üstte ve altta iki serbest kenarı bulunur.Üstteki serbest kenarı ariepiglottik foldu, alttaki serbest kenar ise ventriküler fold (band ventrikül)'ü oluşturur.
Anterior kommissur tendonu (Broyles tendonu) Her iki vokal ligament önde birleştikten sonra tiroid kartilaj a tutunur. Bu bölgede tiroid kartilajın iç perikondriumu yoktur.
Bu durum anterior kommissur lezyonlarımn kolayca tiroid kartilaja invazyon yapmasını sağlar. Anterior kommissur tendonu lateral subglottik tümörler için sınırlayıcı olmasına rağmen büyük glottik ve orta hatta yerleşmiş supraglottik tümörler için bir geçiş yoludur.
Tirohyoid membran tiroid kartilaj üst kenarı ile hyoid kemik korpusu ve büyük boynuzunun alt kenarı arasında uzanır. Preepiglottik boşluğun ön duvarını oluşturur.
Krikotiroid membran tiroid kartilajın alt kenarından krikoid kartilajın üst kenarına uzanır.
Larinks Kompartımanları:
ReinkeBoşluğu ; Ligamentum vocale'nin üzerini örten mukoza gevşek olduğu için burada potansiyel bir boşluk vardır.Bu boşluk kord vokal boyunca uzamr.Bu bölgenin lenfatik drenajının çok az olması erken kord vokal kanserlerinin düşük lenf nodu metastazını açıklar.
Preepiglottik Boşluk ; superiorda hyoepiglottik ligament ve vallecular mukoza, anteriorda tirohyoid membran ve tiroid kartilaj, posteriorda epiglot ve tiroepiglottik ligament ile sımrlıdır.Bu boşluk, yağ areolar doku, lenfatik ve kan damarları içerir.
Paraglottik Boşluk ; Ventriküllerin lateralindeki boşluktur.Dışta tiroid laminalar, inferomedialde conus elastikus, medialde laringeal ventrikül, superomedialde ise quadrangüler membran ile sınırlıdır. Bu boşluk önde preepiglottik boşluk ile bağlantı kurar. Bu boşluğa yayılan tümörler, üstte tirohyoid membrandan, altta da krikotiroid membrandan larinks dışına yayılabilir. Paraglottik boşluğun arka duvarı sinüs priformis mukozası ile kapalıdır.
Larengeal tümörlerin klasifikasvonu:
American Joint Committee, larinks karsinomunu larengeal dokudan kaynaklanan tümör olarak tanımlar. Bu tanım priform fossa, farengeal duvar, vallecula ve dil kökünü kapsamaz.
Larinks kanseri için tümör-nod-metastaz sınıflaması (TNM)
T: primer tümör
Tx Evrelendirilemez
To Primer tümör yok
Tıs Karsinoma in situ
Supraglottik tümörler
T1 Tümör larinksin bir bölgesine sınırlı (band ventrikül, aritenoid,epiglot),
normal mobilite
T2 Tümör komşu supraglottik bölge veya bölgeler veya glottisi tutmuş,
normal mobilite
T3 Tümör larinkse sınırlı ve fiksasyon var veya postkrikoid alan, priform
sinüs medial duvarı, preepiglottik boşluğa yayılım.
T4 Kartilaj invazyonu veya larinks dışına yayılım.
Glottik tümörler
T1 Tümör vokal kordlara sınırlı, normal mobilite
T 1a Tek kord vokal tutulmuş
T 1b Her iki kord vokal tutulmuş
T2 Supraglottik ve/veya subglottik yayılım, kord vokal mobilitesi
bozulmuş olabilir
T3 Tümör larinkse sınırlı, kord vokal fiksasyonu var.
T4 Kartilaj invazyonu veya larinks dışına yayılım
Subglottik tümörler
T1 Tümör subglottik bölgede sınırlı
T2 Kord vokale yayılım, mobilite bozulmuş olabilir.
T3 Tümör larinkse sınırlı, kord vokal fıksasyonu var
T4 Kartilaj invazyonu veya larinks dışına yayılım
N: Regional nodlar
No Klinik olarak lenf nodu yok
Nı Tek, pozitif, 3 cm'den küçük ipsilateral nod
N2 6 cm'den küçük nodlar
Nıa Tek ipsilateral nod 3-6 cm
N2b Birden fazla ipsilateral 6 cm'den küçük nod
N2c Bilateral veya kontralateral 6 cm'den küçük nod
N3 6 cm'den büyük lenf nodu
M: Uzak Metastaz
Mo Uzak metastaz yok
Mı Uzak metastaz var.
SUPRAGLOTTİK KARSİNOM :
Supraglottik lenfatikler, superior larengeal damarlarla birliktelik göstererek tirohyoid membrandan geçerek, superior juguler lenf nodlarma drene olurlar. Supraglottik alanda yayılım çok sayıda müköz glandlarla kolaylaşır.Epiglottik kartilaj üzerindeki çok sayıda delikler aracılığı ile tümörün preepiglottik boşluğa yayılması kolaylaşır. Supraglottik karsinomların klinik davranışı kaynaklandığı yere göre değişir. Supraglottik kanserin yayılım yolları:
1. Marjinal bölgeden priform sinüs veya postkrikoid bölgeye.
2. Preepiglottik boşluğa.
3. İnferior olarak subglottik bölgeye.
Marjinal Supraglottik karsinoma, vallekula ve priform sinüslere yayılma eğiliminden dolayı ayrı düşünülmelidir ki bu daha çok hipofarengeal lezyonlara benzeyen davranış şekli sergiler.Bunlar uzun süre asemptomatiktirler ve ilerlemiş haldeyken teşhis edilirler. Daha inferiorda lokalize Supraglottik prinıer tümörlerin prognozu marjinal olanlarınkinden daha iyidir.Bu yerleşimdeki tümör uzun süre bu bölgeye sınırlı kalır.Bu tümörün anterior ve inferior büyümesi anterior kommissur tendonu ile sınırlandırılır. Fakat bu tendonu geçen tümörler kolaylıkla glottik yayılım ve kartilaj invazyonu yaparlar.
Supraglottik kanserin en önemli yayılım yolu anterior olarak preepiglottik boşluğadır.Bu yayılım sıklıkla epiglot üzerindeki deliklerden olur.Preepiglottik boşluk sıklıkla klinik olarak sessizdir.Bu yüzden tümör örneğin T3 evredeyken T2 sanılabilir ve yanlış evrelendirme yapılabilir. Özellikle CT ile yapılan radyolojik araştırmalar bu boşluğa veya daha ötesine yayılımın tanısını ve doğru evrelendirmeyi sağlar.Yalancı vokal kord'dan kaynaklanan tümörler superior olarak epiglota, posterior olarak ariepiglottik foldlara ve aritenoid kartilaj a , anterior olarak da anterior kommissur alanına uzanabilir.Lezyon derin olarak yayıldığında paraglottik boşluk tutulur ve buradan superior ve inferior olarak yayılabilir.Anterior kommissur tendonu tümörün inferior olarak yayılmasında bariyerdir.Bu tendon tutulursa tiroid kartilaj invazyonu kolaylaşır.
Ventrikülün primer tümörü nadirdir. Bu tümörlerde sıklıkla gözle görülen lezyon yoktur. Sadece mukozal dolgunluk klinisyeni altta yatan ileri bir lezyon için uyanık tutmalıdır. Çünkü ventriküler lezyonlar erken dönemde paraglottik boşluğa yayılırlar,hızla transglottik olurlar kıkırdağı invaze eder ve ekstralarengeal alanlara yayılırlar. Semptomlar sadece minimal ses değişikliği olabilir.Direkt laringoskopi ile biopsi sonucu tümörsüz gelebilir.Bu lezyonlara tekrarlayan laringoskopilerle ve derin biopsilerle teşhis konabilir.
Lezyonlar mukozal yayılım yoluyla veya paraglottik boşluk yayılımı yoluyla ventrikülü geçtiğinde transglottik tümörler olarak adlandırılırlar. Transglottik lezyonların kartilaj invazyonu ve krikotiroid membran penetrasyonu riski yüksektir. Kord vokal fiksasyonu aritenoid kartilaj bölgesindeki yüzeyel yayılım ile veya derin invazyonla olur.Kord vokal fîksasyon bulgusu genellikle paraglottik boşlukta yayılımı olan ileri bir tümörü gösterir.Bu boşluğun derin invazyonu minimal mukozal bulgularla kord vokal fiksasyonu yapabilir.
Lenf Nodu Metastazı:Lenf nodu metastazı tirohyoid membran yoluyla üst ve orta juguler zincire olur.Çoğu supraglottik tümör orta hatta veya orta hatta yakın yerleştiği için bilateral olarak metastaz yapabilirler. Marjinal supraglottik tümörler daha yüksek oranda nodal metastaz yaparlar. Anterior lezyonlar %60 oranında bilateral nodal metastaz,lateral marjinal lezyonlar ise %62-65 oranında ipsilateral metastaz gösterirler. Servikal lenf nodu metastaz insidansı %25-50'dir. %30-50 klinik olarak palpabl lenf nodu, %20-40 klinik olarak palpabl lenf nodu yok (NO) occult metastaz var.Occult lenfatik metastaz, santral supraglottik lezyonlarla kıyaslandığında marjinal supraglottik tümörlerde daha yüksektir.Metastaz oranları, Tl lezyonları için % 15-40; T2 lezyonları için %35-42; T3 lezyonları için %50-65; T4 lezyonlar için %65 'dir.
Kısaca özetlemek gerekirse ; supraglottik lezyonlar erken evrelerde bile boyuna metastatiktirler. Bu özellikle posterior marjinal lezyonlar içindir. Anterior lezyonlar özellikle bilateral metastaz yapabilirler. Supraglottik kanser tedavisindeki başarısızlık sonucu boyunda rekürrens gözlenmesi şaşırtıcı değildir.
GLOTTİK KARSİNOM:
Glottik bölge karsinomları larengeal karsinomamn en yaygın tipidir. ( %50-70 ). Bu lezyonlar gerçek kord vokali ilgilendirdiği için semptomlar erken ortaya çıkar ve erken teşhis edilir. Vakaların %50-65'i Tl, %15-25'i T2, %15-20 T3, %5'i T4'dür. Kord vokallerdeki ufak bir lezyon seste bozukluk yapacağından erken teşhis edilirler. Genellikle bu lezyonlar iyi diferansiyedir ve yavaş büyürler. Çoğunlukla kord vokalin ön yarısında görülürler. Kord vokallerin serbest kenarlarında derin lenfatikler olmadığı için buranın erken evre tümörleri servikal metastaz yapmazlar,iyi lokalize ve yüksek kürabldırlar.Bu tümörler ilk olarak Reinke boşluğunu invaze ederler. Öne ve arkaya doğru kommissurlere ve karşı kord vokale yayılırlar.Derin infiltrasyonla, vokalis kası,vokal ligament tutulabilir, ventrikül ve supraglottik bölgeye veya inferior olarak subglottik bölgeye yayılır.Bu iki yayılım da lezyonun T2 olmasını sağlar. Posterior olarak aritenoidin vokal prosesini tutan glottik tümör, aritenoid kartilaj in mediali boyunca yayılabilir ve krikoaritenoid eklemi tutabilir , paraglottik dokuya yayılabilir.Normal kord vokal mobilitesi varsa süperfısial lezyon düşünülür. Paraglottik boşluğun ve intrensek larengeal kasların invazyonu mobilitede bozulmaya yol açar.
T3 lezyonlar kord vokalin fiksasyonunu ile tanımlanır. Bu çeşitli mekanizmalarla oluşur.Bunun en yaygın olanı tiroaritenoid kasın tümörle tutulmasıdır.kord vokalin tüm yüzeyini tutan geniş tümörler kitle etkisiyle kord vokali fikse edebilirler. Krikoaritenoid eklemin invazyonu da kord vokal fıksasyonuna neden olabilir. Kord vokalin mobilitesi önemlidir. Çünkü fîksasyon kötü prognozlu derin invazyonu gösterir ve mobil kord vokalli lezyonlardan farklı bir tedavi gerektirir.
Paraglottik bölgeye geçen tümör superior olarak supraglottik alana ve inferior olarakda subglottik alana ve krikotiroid membranı geçerek de larinks dışına yayılır. Paraglottik boşluk tümörleri tiroid kartilaj ı kolayca invaze edebilirler. Kartilaj invazyonu en sık, ossifıye olan bölgelerden olur. Çünkü bu bölgelerin kanlanması daha zayıftır. Larengeal kartilaj ı invaze eden tümörler veya larinks sınırlarını aşan tümörler T4 tümörlerdir.
Kord vokaller (özellikle süperfısial mukozadan) çok az lenfatiğe sahiptir. Derin invazyon ile özellikle paraglottik boşluk invazyonu ile; kriktiroid membran yoluyla paratrakeal nodlara, tirohyoid membran yoluyla üst servikal nodlara lenfatik yayılım olur.
Glottik tümörlerde lenf nodu metastaz insidansı %10'dan azdır. Metastazların büyük çoğunluğu T3 ve T4 lezyonlarda olur. Tümör anterior kommissürü, vokal prosesi, aritenoid kartilajı tutar veya subglottik yayılırsa metastaz insidansı artar.
Transglottik Tümörler: Ayrı bir tümör klasifıkasyonu olmamasına rağmen bu terim klinisyenlerce sık olarak kullanılır. Paraglottik boşluğu tutması ile tanımlanan transglottik tümörler, larengeal kartilaj invazyonu, ekstralarengeal yayılım, yüksek bölgesel servikal metastaz insidansı gösterirler. Transglottik tümörler, supraglottik, glottik(sıklıkla da subglottik) olduklarından yüksek oranda boyun metastazı gösterirler.
SUBGLOTTİK KARSİNOM:
Primer subglottik tümör nadirdir. ( %l-5) Bu lezyonlarm çoğu ilk teşhiste büyük tümörler olarak tespit edilirler. Çünkü ses değişikliği ve hava yolu obstrüksiyonu yapıncaya kadar klinik olarak sessizdirler.Tümörlerin %80'den fazlası ilk teşhiste Ts ve T4 tümörlerdir.%20'den azı Tl ve T2'dir. Primer subglottik tümörler nadir olmasına rağmen glottik tümörlerin subglottik alana yayılması nadir değildirSubglottik kanserin invazyon yolu ilk olarak tiroaritenoid kasmadır. Bu da kord vokal fiksasyonuna sebep olur. Subglottik tümörler yüksek tiroid gland invazyon insidansı gösterirler. Subglottik alan lenfatikleri prelaringeal, pretrakeal, paratrakeal, superior mediastinal nodlara drene olurlar.
TEDAVİ:
İlk olarak 1873'te Theodore Billroth tarafından kanser için larenjektominin uygulandığı ve 1895'te Roentgen tarafından X ışınlarının keşfedildiği zamandan beri larenjektomi ve radyasyon modaliteleri larinks kanseri tedavisinde başlıca dayanak noktası olarak hizmet etmiştir. Her iki metod için pek çok deneyimler mevcuttur. Günümüzde tedavi protokolleri de büyük oranda ampirik sonuçlara dayanmıştır. Epidermoid malignensilerin biyolojik davranışlarının bilinmesi optimal tedavinin tanımlanmasında yardımcıdır. Optimal tedavinin belirlenmesinde pek çok faktör gözönüne alınmalıdır.
1. Yaş ve cinsiyet
2. Genel sağlık durumu
3. Hastanın ve ailesinin sosyal durumu ve kişisel tercihler
4. Tecrübeli cerrah ve radyoterapisti içeren tedavi şartlarının mevcudiyeti
5. Tümörün lokalizasyonu ve evresi
Hastada beraberinde önemli başka bir hastalığın bulunması veya ileri yaş, majör bir cerrahi tedavi için düşündürücüdür. Konservatif cerrahide postoperatif aspirasyon sorunu olabileceğinden pulmoner disfonksiyonlu hastalar için bu cerrahi riskli olabilir. Hastanın ve ailenin ses kaybı veya değişimine adapta olma kapasitesi düşünülmelidir. Cerrah ve radyoterapistin deneyimi tedavinin belirlenmesinde önemli rol oynar.
Teropatik yaklaşımların belirlenmesi büyük oranda tümörün boyutuna ve lokalizasyonuna bağlı olduğu için doğru klinik evrelendirme çok önemlidir. Örneğin kord vokal fıksasyonu veya kartilaj invazyonu (Ts veya T4) ile olan derin invazyon varlığı radyasyon tedavisinin etkinliğim azaltır. Uygun radyolojik çalışma doğru bir evrelendirme sağlamak için yapılmalıdır.
Radyasyon tedavisinin pek çok hastada larengeal squamöz kanser tedavisinde çok değerli olduğu kanıtlanmıştır. Radyasyon etkinliği küçük tümör volümü ile korelasyon gösterir. Radyonekrozis potansiyel bir komplikasy ondur. Radyoterapi, marj inlerin histopatolojik kontrolüne imkan vermez. Radyasyon almış hastalarda tedavi sonrası takip değerlendirmesi çok güçtür, tümör yuvası klinik olarak kalabilir ve uzun zaman histolojik olarak tanımlanmayabilir.Bu yüzden radyasyon tedavisinin başarısının sınırlı olduğu akılda tutulmalıdır.
Cerrahi tedavide de bir takım sınırlamalar vardır. Genel anestezi gerekmektedir. Peroperatif komplikasyonlar ortaya çıkabilir. %l-2 oranında mortalite riski, %6-8 oranında önemli morbidite riski vardır. Oluşabilecek komplikasyonlar hospitalizasyon süresini uzatabilir veya daha ileri cerrahi gerektirebilir. Pek çok konservatif cerrahi teknik radyasyon tedavisinde olandan daha fazla ses değişikliğine yol açar. Konservatif cerrahinin sık sonucu olan aspirasyon, karşımıza çıkan önemli bir problemdir. Supraglottik Karsinom:
1. Lokalizasyon
2. Preepiglottik boşluğun durumu
3. Boynun tedavisi
Bu üç önemli faktör supraglottik kanser tedavisinde gözönüne alınmalıdır. Daha önceden de belirtildiği gibi marjinal lezyonlar kötü prognozludurlar. Çünkü larinks sınırlarını aşma eğilimindedirler ve daha fazla nod metastazı gösterirler. Preepiglottik boşluk tutulumu her zaman kolay saptanamadığından yanlış evrelendirmeye yol açabilir. Supraglottik kanserlerde palpabl ve occult metastaz oranının yüksek olması da boynun tedavisini kaçınılmaz kılar.
Erken lezyonlar (Tl ve T2) sadece cerrahi veya sadece radyoterapi ile yüksek kür oranına sahiptirler.Aerodigestiv trakt kanserli bir hastada sekonder primer tümör gelişme insidansı yüksektir. (%20-30). Bazı klinisyenler erken lezyonlarda özellikle gençlerde cerrahi rezeksiyonun daha uygun olduğunu düşünürler ve radyoterapiyi sekonder bir tümör gelişirse, onun tedavisi için rezerve ederler. De Santo (1985) cerrahi olarak tedavi edilen tümörlerde Tl' de %85, T2'de %82 survival saptadı. Tl ve T2 lezyonlar için radyoterapinin kür oranlan cerrahiye benzer. Weems ve arkadaşları (1987) radyoterapi ile Tl' de %92, T2' de %81 lokal kontrol bildirdiler.Cerrahi salvage bu survival oranlarını %100 ve %89'a yükseltti. Bu kontrol oranları cerrahinin kontrol oranları ile aynıdır. Radyoterapiden sonra rekürrenslerin çoğu primer bölgede veya N2 veya N3 boyunlarda görülür.Bu durumlarda cerrahi salvage genellikle efektiftir fakat sıklıkla total larenjektomi gerektirir.
T3 ve T4 tümörler radyasyon tedavisi ile karşılaştırıldığında cerrahi tedaviden sonra daha iyi kür oranına sahiptir. Vermund (1970) T3No ve T4No tümörlerin %59'unda cerrahi kür saptadı ki bu oranı radyoterapi ile %25 buldu. 1985'de De Santo primer olarak cerrahi ile tedavi edilen supraglottik kanserli T3- T4 hastalarda %60 survival bildirdi. Weems ve arkadaşları (1987) radyoterapi ile %48 kontrol oranına karşılık cerrahi ve postoperatif radyoterapi ile %92 kontrol oranı bildirdiler. Eğer bu hastalar tam doz radyasyon ile tedavi edilirse rekürrens yaygındır ve daha sonra salvage total larenjektomi gerekir.Radyoterapin sahaya salvage cerrahisi belirgin artmış morbiditeyledir ve yutma ve sözlü iletişim bakımından zayıf fonksiyona yol açar. Bocca (1975) özellikle preepiglottik boşluk invazyonu olan ve sınırlı derecede dil kökü invazyonu olan çoğu T3 tümör vakasında supraglottik larenjektomiyi savundu. Tümör inferior olarak subglottise veya hipofarenkse ilerlerse total larenjektomi yapılması gerektiğini bildirdi. Majinal supraglottik tümörler ventriküler ve infrahyoid epiglottik lezyonlardan daha kötü prognoza sahiptir. Laccourreye ve arkadaşları, bu lezyonlar için cerrahiden sonra kür oranının RT"den sonra kür oranına göre daha iyi olduğunu gösterdiler.
*Cerrahi;
Cerrahi tedavi özellikle supraglottik larenjektomi olmak üzere konservatif veya total larenjektomi olabilir. Çok sınırlı lezyonlar ultrakonservatif yöntemlerle tadavi edilebilir. Örneğin sadece suprahyoid epiglotta sınırlı lezyon çok nadirdir. Bu sadece epiglotektomi ile tedavi edilebilir. Çoğu epiglottik kanser geniş ve büyüktür ve supraglottik larenjektomi gerektirir. Preepiglottik boşluk tutulumu RT için kontraendikedir. Supraglottik bölge ve preepiglottik boşlukta sınırlı lezyonlar için horizontal supraglottik larenjektomi onkolojik açıdan total larenjektomi kadar değerlidir.
Lazer ile trasoral subtotal supraglottik larenjektomi; tekniği epiglotu tutan fakat preepiglottik boşluğa yayılmamış, küçük Tl supraglottik kanserlerde kullanılabilir. Eğer tümör epiglotun petiolunu veya yalancı vokal kordun serbest kenarını tutarsa bu teknik kontrendikedir. Bu teknik için palpabl servikal lenf nodu metastazı olmamalıdır ve supraglottik tümör ariepiglottik katlantı üzerinde larinksin 2 mnı'den daha fazla dışına taşmamalıdır
Klasik horizontal supraglottik larenjektomi, aritenoidlerden birinin, vallekülanın ve dil kökünün tutulumlarında buraları da kapsayacak şekilde genişletilebilir.Horizontal supraglottik larenjektomi, supraglottik bölgenin T1-T2 tümörlerinde uygulanabilir Kontrendikasyonlar: *Tümör nedeniyle kord vokal fiksasyonu, *Tiroid kartilaj invazyonu,
*Kronik pulmoner hastalığı olan yaşlı hastalar, *Ön komnıissür tutulumu, *Dilin circum vallata alanına yayılmış tümör, *Larengeal ventriküle yayılım, aritenoid kartilaj veya interaritenoid alan tutulumu, sinüs priformis apeksi, postkrikoid bölge tutulumu. Avantajı: Erken evredeki tümörlerde tek seansta mükemmel kür oranı sağlar. Konuşma ve yutma fonksiyonlarında tatminkar sonuçlar verir. Supraglottik kanser aritenoide yayılmışsa rezeksiyona bu kıkırdak da katılabilir. Bu ameliyatta aritenoid rezeksiyonu yapılan taraftaki kord vokal remnantı krikoid kartilajın superior sınırının orta noktasına sütüre edilmelidir.Aksi halde aspirasyon ve pnömoni ile sonuçlanan posterior komnıissür glottik yetmezliği ortaya çıkar.
Rezeksiyon şu yapıları içerir: *Epiglot ve epiglottik doku, * Ariepiglottik foldlar, *Bant ventriküller, *Hivoidin kornu majusu, *Tutulan tarafta tiroid kartilajın üst 1/2 veya 1/3 kısmı ve karşı tarafta daha az miktarda kısmı, *Tirohiyoid membran, *Dil kökü.
Extended supraglottik lareııjektomi Supraglottik larenjektomi, vallekula, ariepiglottik fold ve priform fossanın agresiv kanserleri için genişletilebilir. Bu lezyonlar daha ölümcüldür. Çünkü bunlar kompartmantalizasyonun olmadığı alanlarda gelişirler, yüzeyde göründüklerinden çok daha derin invazyon yaparlar. Bu yüzden çevre supraglottik yapıları içeren çok geniş sınırlarla çıkarılmalıdırlar.
Rezeksiyona dil kökünün de katılması gereken durumlar şunlardır:
*Epiglotun lingual yüzünün vallekulaya yayılan tümörleri,
*Epiglottik kartilajı geçip vallekulaya yayılan supraglottik tümörler,
*Dil kökünün posterior bölümünü tutan supraglottik tümörler,
* Supraglottik bölgeye yayılan primer dil kökü tümörleri.
Kontrendikasyonlar : *Tiroid kartilaj invazyonu, *Dil kökünün ileri?derin tutulumu. Rezeksiyon superior olarak primer supraglottik tümör, vallekula ve dil kökünü de içerecek şekilde genişletilir. Rezeksiyon anterior olarak circum vallata papillaları geçmemelidir.Dil kökünün yarısından fazlası rezeke edilirse kalıcı yutma problemleri olur. Dil kökünde cerrahi sınır tümörün palpe edilen kenarının en az 2 cm önünden olmalıdır.Bunu belirlemek dil kökünün nodüler karekteri nedeniyle kolay değildir. Çünkü bu alanlarda kanser derin olarak infıltre olur. Küçük dil kökü rezeksiyonlarında dil kökü ile tiroid kartilaj perikondriumu birleştirilebilir. Ancak geniş rezeksiyonlarda rekonstüksiyon için flep kullanmak gerekir.Kronik akciğer hastalığı olan daha yaşlı hastalar bu cerrahiyi tolere edemez ve aspirasyonu önlemek için total larenjektomi gerekir.
Priform fossa kanseri için konservatif cerrahi prosedürü parsiyel laringofarenjektomi olarak adlandırılır. Burada ipsilateral aritenoid ve tüm priform fossayı içerecek şekilde supraglottik larenjektomi genişletilir.
Tedavi Sonuçları :
Tl veT2 supraglottik kanserlerin kür oranları, cerrahi veya RT ile yaklaşık aynıdır.(%85 civarında). Daha büyük T3 veT4 lezyonlarında cerrahi daha etkilidir. Supraglottik larenjektomi veya total larenjektomi ve postoperatif radyoterapi vakaların yaklaşık %65'inde lenf nodu ve primer tümör kontrolünü sağlar. T2 ve T3 supraglottik karsinomalarda, supraglottik rezeksiyon için %89, total larenjektomi için %78 ve radyoterapi için %70 kontrol oranı bildirilmiştir. RT grubunda başarısızlık sebebi gros infiltratif lezyonlar, dil kökü tutulumu, geniş tümör kitlesidir. Cerrahi bu lezyonlar için daha uygun görülmektedir.
Parsiyel Larenjektomi Komplikasyonları: Komplikasyonlar supraglottik larenjektomilerin yaklaşık %10'da görülür, %2'de yara enfeksiyonu veya fistül, %2.5'de hava yolu obstrüksiyonu, %4'de aspirasyon, %1.5'de pnomoni bildirilmiştir.
*Yara Açılması: Özellikle RT gören hastalarda sıktır.İnfeksiyon da bu durumu kolaylaştırır.
*Perikondrit ve Kondrit: Kartilaj kesilmişse ve tükrüğe maruz kaldığında İnfeksiyon meydana gelme olasılığı artar. Perikondrit gelişirse yüksek doz IV antibiyotik uygulanmalı, oral beslenme kesilmeli ve NG sonda takılmalıdır.
*Fistül: Faringokutanöz fistül insidansı; lezyonun boyutu, preoperatif radyasyon dozu, sistemik hastalık mevcudiyeti, operasyon tekniği ile ilişkilidir. Radyoterapinin genellikle postoperatif olarak kullanılması fistül insidansım azaltmaktadır.
*Disfaji ve aspirasyon: Disfaji ve aspirasyona neden olan yutma problemleri supraglottik larenjektominin en sık görülen komplikasyonudur. Normal yutmada, larengeal girişte epiglotun depresyonu, kord vokallerin kapanması ve larinksin elevasyonu ile yiyeceğin solunum yollarına kaçması engellenir. Bu hastaların epiglot ve band ventrikülleri alındığı için aspirasyona meyillidirler. Aritenoid ve kord vokalin de bir kısmı alınmışsa aspirasyon oranı önemli derecede artar. Krikofarengeal miyotominin postoperatif yutkunmayı kolaylaştırdığı ileri sürülmüştür. Fakat bunu kesin ortaya koyan bir çalışma yoktur. Larinksin süspansiyonu postoperatif aspirasyonu azaltmak için tavsiye edilmiştir. Bu prosedürde tiroid kartilaj remnantı mandibula mentumuna kuvvetli bir sütürle fikse edilir. Bu teknik yutmayı düzeltebilir fakat dramatik bir düzelme bildirilmemiştir.
*Hava yolu obstrüksiyonu: Supraglottik larenjektomiden sonra hava yolu obstrüksiyonu zamanla çözümlenir.Kalıcı obstrüksiyon nadirdir.Hava yolu yeterli olana kadar postoperatif radyasyona başlanması tavsiye edilmez.
Glottik Karsinom :
Glottik lezyonların doğru evrelendirmesi doğru bir tedaviye karar vermek için önemlidir. Kord vokal mobilitesi tek ve en önemli faktördür. Tedaviyi planlayan diğer faktörler tümörün anterior kommissürü, aritenoid kartilajı tutması ve subglottik yayılıradır. Karsinoma msitu veya süperfısial intraepiteliyal karsinomlar takip eden evrelerde ınvazyon geliştirme açısından önemli riske sahiptirler. Bu yüzden tedavi edilmelidirler. Hem cerrahi, hem RT etkilidir Cerrahi tedavi mikrolarengeal tekniklerle veya CCh lazer kullanarak mukozal striping yoluyla gerçekleştirilir. Kordektomi de yapılabilir. Bu, lazer ile transoral veya laringofıssür aracılığı ile gerçekleştirilir. Kordektomi daha fazla ses bozukluğuna yol açar.Bu hastalardan bazılarında larinksde multipl premalin değişiklikler olabilir. Radyasyon tedavisi tüm larengeal bölgenin tedavisine izin verir. Böylelikle premalin lezyonların malignite şansı azalır. Genellikle sesin korunması RT ile mükemmel olmamasına rağmen iyidir. Radyoterapinin dezavantajları tedavi süresinin uzun oluşu (4-6 hafta), larinks mukozasında ödem oluşmasıdır. Cerrahinin dezavantajları, postoperatif skar oluşumu, ses kalitesinin kötüleşmesi, larinks içinde izole bir bölgeyi tedavi etmesidir. Cerrahi veya RT ile kür oranlan %75-95'tir. Rekürren hatalığı olanlarda veya invaziv karsinomaya progresyon gösteren hastalarda salvaj cerrahisi başarıyla uygulanabilir.
Tl lezyonlar cerrahi veya RT ile yüksek kür oranlarına sahiptirler. 5 yıllık kür oranları %80-95 arasında değişir. Bu oranlara radyasyonun başarısızlığı sonucu cerrahi salvajm uygulandığı hastalar da dahildir ki bu vakaların %5-10'nu oluşturur. RT genellikle 6 haftalık periodda 6000 rad olarak uygulanır. Cerrahi teknikler anterior kommissür rezeksiyonunun uygulandığı veya uygulanmadığı değişik hemilarenjektomi formlarını içerir. Posterior olarak aritenoid kartilajı tutan lezyonlar kötü prognoz taşırlar ve bunlar biraz daha kötü ses kalitesine yol açan daha geniş teknikler gerektirirler.
T2 lezyonlar için kür oranları %70-80 arasında değişir. Kord vokal mobilitesinin normal olduğu T2 lezyonların kür oranları Tl lezyonlar gibi %90 civarındadır. Bozulmuş kord vokal mobilitesine sahip T2 lezyonlarında radyasyonla kür oranları %70'lere düşer. Bozulmuş kord vokal mobiliteli T2 lezyonları daha çok T3 lezyonlara benzer. Konservatif cerrahi bu hastalarda %70-80 benzer kür oranlan oluştururlar. Konservatif cerrahi subglottik yayılımm önde l cm, arkada 4 mm'den az olduğu hastalarda sınırlıdır. Uygun vaka seçildiğinde konservatif cerrahinin kür oranı aynı evrede total larenjektomi yapılan vakalarla aynıdır.
T3 lezyonlar kord vokal fiksasyonu içerir ve radyasyon tedavisi daha az efektiftir. RT ile kür oranlan %30-57 civarında değişir. Bu veriler total larenjektomi ile salvaj yapılmış hastaları da içerir. Cerrahi tedavi bunların %50-80'de küratiftir. Servikal metastaz T3 glottik karsinomlarda bile sık değildir. Fakat transglottik yayılım ile birlikte servikal metastaz oranı artar. T3 lezyonlarda seçilen cerrahi tedavi genellikle total larenjektomidir.
T4 lezyonlar tümörün ekstralarigeal yayılımı ile karekterizedir. Radyasyon tedavisi ile kür oranları cerrahi ile kür oranlarından daha düşüktür. Radyasyon tedavisi ile kür oranı %20 civarındadır. Oysaki cerrahi tedavi ile %35-50'lere varır. Bu hastaların çoğu total larenjektomi ve postoperatif RT ile tedavi edilirler.
Subglottik Karsinom :
Bu tümörler nadirdir ve teşhis edildiklerinde genellikle büyümüş ve krikoid kartila ile krikotiroid boşluğu tutmuştur. Bu yüzden tedavi genellikle total larenjektomidir. Nadiren hemilarenjektomi mümkün olabilir. T1-T3 lezyonlar için kombine tedavi(cerrahi ve postoperatif RT) veya sadece RT ile %70 kür oranı bildirilmiştir. T4 lezyonlarmda belirgin düşük kür oram vardır. T4 tümörlerde total larenjektomi yapılan vakalarda standart boyun diseksiyonuna pretrakeal, paratrakeal diseksiyon ve parsiyel tiroidektomi de eklenmelidir. Primer subglottik tümörler ve glottik ve supraglottik lezyonlara sekonder subglottik tümörler total larenjektomi sonrası yüksek oranda stomal rekürrens gösterirler. Bu oran hava yolu obstrüksiyonu nedeniyle preoperatif trakeotomi gerektiren vakalarda artar.
Cerrahi Tedavi:
Glottik karsinomun cerrahi tedavisi konservatif teknikler ve total larenjektomi diye ayrılabilir.
Kord Vokal Stripping Tekniği : Karsinoma insitu ve süperfisial karsinomlar kord vokal stripping ile eksize edilebilirler. Lazer eksizyonu bu evredeki lezyon için yapılabilir. İyi seçilmiş hastalarda yüksek kontrol oranı elde edilir. Karsinoma insitu veya süperfisyal kanser varsa düzenli takip muayeneleri yapılır. Hastalar sigarayı bırakmalıdır. Mikrolaringoskopi ve stripping 3 ay içinde tekrarlanır. Normal ise hasta düzenli intervaller ile izlenebilir ve larengial muayene sonucuna göre tekrar stripping gerekebilir. Tekrarlanan stipping normal değilse radyasyon tedavisi verilir. Bazı vakalarda kordektomi veya hemilarenjektomi yapılır.
Kordektonıi :Bu yaklaşım laringofissür yoluyla yapılır. Lezyon 2mm'den büyük olmamalıdır. Kord vokalin orta 1/3'üne ve serbest kenarına sınırlı olmalıdır. Kür oranı %80-90 'dır. Daha ileri lezyonlarda bu teknik kullanılırsa kür oranı düşer. Kord vokalin derin invazyon yapmayan lezyonlarmda endikedir. Bu lezyonlar RT ile de tedavi edilebilirler. Bugün hemilarenjektomi kordetominin yerini almıştır. Çünkü geniş rezeksiyon sınırları sağlar ve hastalar daha güçlü sese sahiptirler
Vertikal veya Frontolateral Hemilarenjektomi : Bu teknik Tl ve T2 glottik tümörler için kullanılır. İpsilateral tiroid lamina, yalancı kord vokal ventrikül ve tutulan gerçek kord vokal çıkarılır.Bu teknik anterior kommissürden vokal prosese uzanan lezyonlar için kullanılır. Lezyonun anterior kommissüre geçip karşı kord vokalin 1/3 ve daha fazlasını tuttuğu durumlarda, tümörün posteriora vokal prosese doğru yayıldığında, tümörün subglottik olarak anteriorda 10 mm ve posteriorda 5 mm'den daha fazla yayılmadığında rezeksiyon modifiye edilebilir.
Kontrendikasyonlar ; *Ventrikülü geçip yalancı kord vokale yayılım,
*Tiroid kartilaj invazyonudur. Kord vokaller mobil olmalıdır. Bozulmuş kord vokal mobilitesi relativ kontrendikasyondur. Hemilarenjektomiyi takiben %77-87 kür oranı bildirilmiştir. Rekürrensler genellikle subglottik alandadır. Şu yapılar rezeke edilir:
*Kord vokal,
*Bant ventrikül,
*Ventrikül,
*Anterior ve lateral subglottik doku ve eğer gros subglottik ekstansiyon varsa krikoid kartilajın üst yarısı eksize edilir.
*Tiroid kartilaj lezyon tarafında 3 mm'lik posterior vertikal kısım ve karşı tarafta tümör yayılımına bağlı olarak tiroid alanın bir kısmı bırakılır.
Aritenoid kartilaj tutulumu : Kord vokal karsinomunun posteriora aritenoid bölgeye yayılımı biyolojik davranışı değiştirir ve prognozu kötüleştirir. Bu bölgede tümör krikoid kartilaja ve interaritenoid kasa yayılabilir ve krikoaritenoid eklem ile tiroaritenoid kası tutabilir. Daha ileri yayılmalar farengeal tutuluma yol açacaktır. Parsiyel larenjektomi ile tedavi edilen aritenoid kartilaja yayılmış lezyonlarda kür oranları %74-90 arasında değişir. Extended frontolateral hemilarenjektomi, aritenoid kartilajın anterior kısmının tutulduğu lezyonlarda endikedir.Bu teknik , ariepiglottik folda, aritenoid kartilajın posterior yüzüne yayılım varsa ve interaritenoid kas ve/veya krikoaritenoid eklem tutulumu varsa kontrendikedir. Bu teknik, vokal kordlarda fiksasyon varsa veya l cm'den daha fazla subglottik yayılım varsa uygulanmamalıdır.Bu teknikte rezeksiyon aritenoid kartilajı içerecek şekilde gerçek kord vokaller boyunca geriye doğru devam eder. Aritenoid kartilaj rezeksiyon alanı posterior olarak glottik kapanmayı sağlamak ve postoperatif aspirasyonu önlemek için rekonstrükte edilmelidir. Aritenoid böigenin rekonstrüksiyonu, serbest veya pediküllü kas, tendon, yağ, perikondrium veya kartilaj greftler ve epiglottis ile replasmanı içerir. Diğer bir teknik geride kalan tiroid laminanın porterior kısmından kesilen kartilaj grefti ve inferior konstrüktör kasta bırakılan pedikülün kullanımıdır. Buçevrilir ve krikoid kartilaja fikse edilir ve piriform sinüs mukozal fîeple örtülür.
Anterior kommissür lezyonları: Anterior kommissürün primer lezyonları nadirdir. Bu alan tümörlerin çoğu kord vokal lezyonlarından yayılır. Anterior kommissür lezyonları kartilaj mukozasına yayılımından dolayı kartilajı invaze etme eğilimindedirler. Anterior kommissür tutulumu, RT ile başarısızlık oranını yükseltebilir ve bazı radyoterapistler bunu cerrahi için bir endikasyon kabul ederler. Anterior kommissür lezyonlarının krikotiroid membrana geçiş yüzünden ekstralaringeal yayılımı yüksek orandadır.
Subglottik yayılım : Subglottik alan tutulumu prognozu kötüleştirir. Anterior kommissürü tutan, tek taraflı kord vokal lezyonu olan ve subglottik yayılım 10 mm'den daha az olan hastalarda survival oranı (%90), subglottik ekstansiyonu 10 mm'den daha fazla olanlardan daha yüksektir.(%50). Vokal kord karsinomunun önde 10 mm, arkada 5 mm'den fazla subglottik yayılımı krikotiroid membran ve krikoid kartilajın tutulumuna neden olur. Bu bölgelerin tutulumu prognozu kötüleştirir. Krikoid alanda subglottik olarak yayılmış çoğu tümör total larenjektomi ile tedavi edilir.
Near Total Larenjektomi : Kord vokalin fiksasyon göstediği tümörlerde kullanılan bir tekniktir. Bu fiksasyon supraglottik bölge veya sinüs priformisten paraglottik bölgeye yayılım sonucu veya kord vokallerin primer tümörleri nedeniyle olabilir. Bu teknikte bir taraftaki aritenoid kartilaj ve krikoid kartilajın bir kısmı dışında tüm larinks çıkarılır. Bu tekni sesi korumasına rağmen kalıcı trakeostoma gerektirir. Ses, aritenoid kartilajın bırakılan kısmında trakeoösefageal konuşma şantı oluşturularak korunur. Bu prosedür, postkrikoid veya interaritenoid bölge tutulumu olanlarda kontrendikedir. Tümör sınırlarının kesin belirlenemediği durumlarda (özellikle postradyasyon hastalıkta) bu teknik yapılmamalıdır. Bu prosedür, total larenjektomi için çok küçük olan veya parsiyel ve konservatif larinks cerrahisi için çok büyük veya uygunsuz yerleşimli tümörlerin tedavisinde düşünülmelidir.
Total Larenjektomi :
Endikasyonları : *Kord vokal fiksasyonu, interaritenoid yayılım, kartilaj invazyonu veya ekstralaringeal yayılım yapan tümörler. *Konsevatif cerrahi sınırının ötesinde subglottik yayılımı olan normal kord mobiliteli intermediate tümörler, *Ventrikülü geçip band ventrikülü tutan küçük transglottik tümörler, *Rezidüel veya rekürrent tümör yüzünden veya ciddi terapötik komplikasyonlar (kronik aspirasyon ve kondritis) yüzünden parsiyel larenjektomi ve RT'e cevapta başarısızlık olan hastalarda, *Hastanm akciğer fonksiyonlarının parsiyel larenjektomiye izin vermediği durumlar.
Boyuna Yaklaşım :
Boyuna yaklaşım, No boyunlu hastalar ve boyunda klinik olarak palpabl lezyonu olan hastalar için farklıdır.
No Boyuna Yaklaşım : Servikal lenf nodu metastazının varlığı veya yokluğunu palpasyonla değerlendirmede yalancı negatif oran %20-51 olarak bildirilmiştir. Bunu etkileyen faktörler sadece doktorun tecrübesi ve hastanın vücut yapısı değil aynı zamanda cerrahi veya RT gibi hastanın önceden aldığı tedavilerdir. CT, MRI gibi görüntüleme teknikleri ve USG ( özellikle küçük nodlar ve palpe edilmesi zor alanlardaki nodlar) lenf nodu metastazının tespit olasılığını arttırmıştır. CT ve MRI için malignensi kriterleri; *Zon 2'de lokalize nodlar için 15 mm, diğer zonlarda lokalize nodlar için 10 mm minimal hastalık, *Üç veya daha fazla sınır nod grubu (1-2 mm), * santral nekrozisli herhangi boyutta lenf nodu, *Doku planları kaybı.
Occult metastaz teşhisinde yukarıdaki kriterlerden boyut en az efektif olanıdır. Van den Brekel ve Snow No boyunda CT ve MRI'ın yararlılığını değerlendirmek için çok çalışma gözden geçirdiler. No boyunda CT'nin sensitivitesi % 14-83 ve spesivitesi %89-90 arasında değişir. MRI için ise sırasıyla %55-80 ve %80-88'dir. Lenf nod metastazı için patognomonik olarak düşünülen santral lucency yanıltıcı olabilir. Bu radyolojik bulgu, adipöz metaplazi veya plak formasyonlu arteri taklit edebilir. Van den Brekel ve ark. occult servikal lenf nodu metastaz tespitinde USG ve USG eşliğinde ince iğne aspirasyon sitolojisinin yararlılığını değerlendirdiler. USG, hastaların çoğunda lenf nodu metastazım tespit edebilmesine rağmen bu tekniğin doğruluğu %70'i geçmez. USG eşliğinde ince iğne aspirasyon sitolojisi ile doğruluk %89'dur. 88 No boyunu içeren bir çalışmada preoperatif palpasyon, CT, MRI, USG, USG eşliğinde İİAB ile boyun diseksiyon spesmeninin histolojik muayenesi karşılaştırılmıştır. 36 boyun spesmeni histolojik olarak metastaz göstermiş, 52 boyunda gözlenmemiştir. Tekniklerin doğruluk oranı aşağıdaki gibidir: Palpasyon %59, CT %66, USG %68, MRI %65, USG eşliğinde İİAB %86.
Servikal metastaz değerlendirilmesinde diğer bir teknik araştırılmaktadır. Radioimmunoscintigraphy (RIS), (radyoaktif maddelerle işaretli monoklonal antikorlar kullanılır) umut vericidir. Baş boyun squamöz cell kanserli 32 hasta ile yapılan çalışmada preoperatif klinik değerlendirme, CT, MRI, RlS'in doğruluğu (sırasıyla %85, %85, %79, %81) boyun diseksiyonu spesmeninin histolojik değerlendirmesi ile karşılaştırılmıştır. Bu sonuçlar RIS'in diğer teknikler kadar güvenilir olduğunu fakat diğer tekniklere göre bir avantajının olmadığını göstermiştir.
Tedavi Modaliteleri: No boyunda genellikle iki tedavi modalitesi tek başına veya kombine olarak kullanılır: Cerrahi veya RT. Organ koruma stratejileri ve kemoterapinin diğer kullanımları önemli gelişmeler göstermesine rağmen No boyun tedavisinde teropatik KT'nin kullanımı bildirilmemiştir. Tedavide dördüncü nıetod, biyolojik terapi, bazı merkezlerde baş boyun kanseri tedavisinde artan oranda kabul kazanmıştır. Bununla birlikte KT gibi No boyun tedavisinde kullanılmamaktadır.
No Boyunda Elektif Radyasyon Tedavisi: Radyoterapistler occult hastalık riski %20 veya daha fazla ise No boyunu elektif olarak tedavi ederler. Prospektif delil eksikliğine rağmen retrospektif bilgiler göstermiştir ki çoğu yer için veya çoğu erken evre lezyon için primer lezyon yeterli derecede kontrol edildiğinde elektif proflaktik RT ve elektif proflaktik boyun diseksiyonu subklinik boyun hastalığı kontrolünde eşit olarak etkilidir. 45-50 Gy elektif radyasyon ile cerrahi olarak dokunulmamış lenfatiklerde occult depozitlerin kontrol oranı hemen hemen % 100'dür.
Subklinik boyun hastalığında yararlı etkilerine ek olarak radyasyon tedavisinin lokal dokular üzerinde önemli derecede yan etkileri vardır. Bunlar akut etkiler(mukozitis, xerostomi) ve geç etkiler (endarteritis, radionekrozis, tiroid injury) olarak sınıflandırılır. Bu lokal morbiditeye ek olarak radyasyon tedavisinin humoral ve sellüler immün sistem üzerinde supresyon gibi sistemik yan etkileri de vardır.
Supraglottik Larinks: Supraglottik larinks kanseri olan, No boyunlu hastalarda occult metastaz insidansı %20-40 arasında değişir. Marks ve ark. glottis ve santral supraglottis kanserlerinde occult metastaz insidansı en düşüktür.(% 14-16). Glossoepiglottis ve marjinal supraglottis kanserlerinde ise bu oran daha yüksektir. (%20-38). Priform fossa kanserlerinde bu oran en yüksektir. ( %47 ). Lutz ve ark. Supraglottik larinkste tümör lokalizasyonunun prognostik önemi olduğunu bildirdiler. Ariepiglottik fold ve epiglotun suprahyoid marjinini içeren marjinal zon lezyonları, hipofarengeal lezyonlara benzerler ve yüksek servikal metastaz insidansı ile agresiv davranış gösterirler. Lutz'a göre lateral (ariepiglotttik fold) ve orta hat (epiglottik) lezyonlar için kontrlateral metastaz riski benzerdir. Bu tümörlerde elektif boyun diseksiyonu yapılacağı zaman bilateral boyun diseksiyonu yapılmalıdır. Shah ve arkadaşları, Supraglottik larinks karsinomalı 119 hastanın %5'inde zon l'de nod tutulumu olan klinik olarak pozitif boyun hastalığı bulmuşlardır ve bunların yarısı zon 2,3,4 düzeyinde ilave pozitif nodlara sahiptir. Klinik olarak No hastalık için radikal boyun diseksiyonu geçirmiş hastaların %6'sında zon l 'de ve %1'de zon 5'de metastatik kanser saptanmış ve bunların biri hariç hepsinde zon 2,3,4'de patolojik pozitif nod mevcuttu. Otörlerin bu kanıtlarına dayanarak eğer cerrahi primer tedavi olarak seçilirse zon 2,3,4'ü içeren selektif boyun diseksiyonu No boyunlu Supraglottik kanserler için kabul edilir. Yukarıda da bahsedildiği gibi radyasyon verilmiyorsa kontralateral boyun başarısızlığını önlemek için boyun diseksiyonu bilateral yapılmalıdır. Eğer postoperatif RT kullanılırsa karşı boyunun kontrolü daha iyi olacaktır.
İleri lezyonlar (T4) için küratif tedavi sıklıkla RT'li veya RT'siz total larenjektomi gerektirir ve uygun boyun diseksiyonu yapılır.Erken lezyonlar (T1-T3) için tedavi primer olarak hastaya bağlıdır.Bazı hastalar Supraglottik larenjektomi için medikal yönden uygun değildir.Bu hastalarda No boyun tedavisi ile birlikte larinks korunacaksa kemoterapili veya kemoterapisiz RT gerekir. Eğer hasta medikal olarak uygunsa Supraglottik larenjektomi ve RT arası seçim doktorun tecrübesine bağlıdır.
Primer Supraglottik kanserli boyunda klinik olarak palpabl lenf nodu olmayan hastalarda boyuna elektif olarak uygulanan RT'nin efektifliği tartışmalıdır. Elektif boyun RT'si oral kavite kanserlerinde larinks ve farinks kanserlerinden daha efektiftir. Occult hastalık için elektif RT'nin başarısı her baş boyun bölgesi için ayrı ayrı değerlendirilmelidir.
Glottik Larinks: Erken glottik tümörlerde boyun tutulumu nadir olduğu için konservatif cerrahi yapılan vakalarda boyunda palpabl nod yoksa, boyun tedavi edilmez. Eğer T3 ve T4 lezyonlar RT ile tedavi ediliyorsa boynun her iki tarafı da ışınlanır. Eğer pozitif nod varsa boyun diseksiyonu yapılır.
Postoperatif RT endikasyonları; ekstralaringeal yayılım, kartilaj invazyonu, aşırı subglottik yayılım, yakın veya pozitif cerrahi sınır, multipl malign lenf nodu ve ekstranodal yayılıradır. Larinkste komşu alanlara submukozal yayılımı ve boyuna lenfatik yayılımı sınırlayan seyrek lenfatikler yüzünden glottik kanser, supraglottik kanserin aksine uzun zaman larinkste sınırlı kalır. Tedavi edilmemiş Tl karsinomun metastaz oranı %5'den azdır. T2 lezyonlarda bu oran %2-7'dir. Rekürrent Tl ve T2 karsinomlar daha yüksek occult metastaz insidansma sahiptir (%20-22). Bu hastalarda elektif boyun diseksiyonu yapılmalı ve zon 2,3,4'ü içermelidir. T3 ve T4 glottik karsinomlar yüksek occult lenf nod insidansı gösterirler (Ts'de %10-20, T4'de %40). Jhonson'un belirttiği gibi bu grup hastalarda servikal boyun rekürrensleri için salvaj oranları kötüdür. Bu sonuçlarla T3 ve T4 hastalar ipsilateral selektif boyun diseksiyonu (zon 2,3,4) ve ipsilateral hemitiroidektomi önermiştir.
Subglottik Larinks : Krikotiroid membrana yakınlığı ve zengin postkrikoid lenfatikler sebebiyle yüksek ekstralaringeal yayılım gösterirler. 1964'de Welsh'in radyoizotop çalışmaları gösterdi ki subglottik bölge primer olarak prelaringeal, pretrakeal, paratrakeal ve superior mediastinal lenf nodlarına drene olurlar. 1991'de Johnson ve Myers, juguler zincir lenf nodları subglottik kanserler için sekonder lenfatik yayılım yeri olarak düşünülmesi gerektiğini vurguladılar. Subglottik karsinomda occült nodal hastalık insidansını belirlemek zordur. Çünkü pek çok çalışmada az miktarda hasta ve farklı nodal zonlar incelenmiştir. Bu bilgi azlığı yüzünden bu hastalarda hangi boyun tedavisi yapılacağını söylemek zordur. Johnson ve Myers, primer subglottik kanserli hastalarda larenjektomi, bilateral paratrakeal ve prelaringeal lenf nodu diseksiyonu ve ipsilateral tiroid gland eksizyonu yapılması gerektiğini vurgulamışlardır. Boynun iki tarafına stoma ve upper mediastene postoperatif radyoterapi verilmelidir.
N+ Boyunun Tedavisi: Servikal lenf nodu metastazı varlığı survivalı azaltır. Servikal metastazlı hastaların prognozu metastaz sayısı, metastaz düzeyi, tümör büyüklüğü, ekstrakapsüler yayılımm varlığı, nodal metastazın rezektabl olup olmaması, boynun daha önceden cerrahi veya RT ile tedavi edilip edilmemesi ile etkilenir. Servikal metastazlı hastalar boyunda persistan veya rekürrent karsinomadan veya tedavi komplikasyonlarından ölebilirler.Uzak metastaz ve primer tümörün rekürrensi daha muhtemeldir. İlk kez Crile tarafından 1906'da tanımlanan radikal boyun diseksiyonu servikal metastazın cerrahi kontrolünde altın standart olarak kalmıştır. Üst aerodigestive trakt karsinomlu hastalarda palpabl servikal nodlar genellikle metastatik varsayılırlar ve radikal veya modifıye radikal boyun diseksiyonu ile tedavi edilirler. Yalancı pozitif servikal metastaz teşhisi gereksiz geniş boyun diseksiyonuna yol açabilir. 2 cm'e kadar servikal nodlar normal adultlarda da bulunabilir. Büyük, nonmalign nodlara kötü oral hijyenli, tüberkülozlu, AİDS'li kanser hastalarında rastlanması muhtemeldir. Bocca klinik olarak Nl ve N2 boyun metastazı olan supraglottik karsinomlu hastalarda %21 yalancı pozitiflik bildirmiştir.Primer tümörün normal drenaj alanı dışında palpabl nodu olan hastalar, primer tümör bulunamadığı zaman, primer tümör tedavisi ile servikal metastazın tespiti arasında uzun bir süre geçmişse veya palpabl servikal nodun malign natürü hakkında şüphe varsa servikal metastazın preoperatif sitolojik veya histolojik incelenmesi tavsiye edilir. Histolojik inceleme için lenf nodunun eksizyonel biopsisi yara komplikasyonunda artma ve düşük prognozla birlikte olduğu düşünülürdü. Son çalışmalar bunun zararlı olmadığını göstermiştir. Bununla birlikte nod biopsisi primer tümör için tam araştırmada başarısız olunursa düşünülmelidir, Elektif boyun diseksiyonu sırasında servikal nod tespit edildiği zaman boyun diseksiyonunu terapötik kapsamlı boyun diseksiyonuna dönüştürmeden önce servikal metastaz mevcudiyeti frozen section ile doğrulanmalıdır.
Perinöral invazyon, ekstrakapsüler yayılım, vasküler invazyon kötü prognozla birliktedir. Perinöral invazyon, lokal rekürrens riskinde artmaya ve survivalda azalmaya yol açar.
Stell cerrahi ve postoperatif RT ile tedavi edilen fıkse servikal nodlu hastalarda 5 yıllık survivalı %15 olarak bildirdi. Savaj cerrahisi ile radyasyon tedavisi (2 yıllık %7 suvival), tedavi edilmeyen hastalarla (l yıllık %3 survival) kıyaslandığında survivalı önemli derecede düzeltmedi. Bu sonuçlara dayanarak preoperatif radyasyonun tümör boyutunu küçülterek ve tümör mobilitesini düzelterek inoperabl tümörü operabl yapması tartışmalıdır. Deri invazyonu cerrahiyi imkansız kılmaz. Cilt invazyon alanı geniş bir marjinle rezekte edilmelidir. Postoperatif RT çevre cilde verilmelidir. Çünkü subdermal lenfatik pleksusun olası tutulumu yüzünden çevre ciltte sıklıkla rekürrens oluşur.
Sadece boyun diseksiyonu yapılması Nl ve ekstrakapsüler yayılımı olmayan N2 hastalarda efektiftir. Fakat multipl servikal metastazlı, ekstrakapsüler yayılımı olan, fıkse nodal metastazı olan, karotis ve perinöral invazyonu olan hastalarda ve N3 hastalıkta sınırlı bir değeri vardır. Böyle hastalar postoperatif RT ve/veya KT'e ihtiyaç gösterirler. Postoperatif RT multipl servikal metastazlı ve ekstrakapsüler yayılımlı hastalarda rekürrens oranını azalttığı gösterilmiştir. Johnson ve ark. tarafından 1996'da yapılan çalışmanın sonuçları postoperatif kemoradyasyonun ekstrasellüler yayılımlı hastaların survivalını düzeltebildiğini öne sürmektedir.
Otörler klinik olarak N+ boyunda kapsamlı boyun diseksiyonunu savunurlar. 11. sinirden ayrılamayan nodal metastaz olmadıkça modifiye radikal boyun diseksiyonu (MRBD) Tip l yapılır. 11. sinir tutulumunda klasik radikal boyun diseksiyonu yapılır. MRBD Tip 2, bilateral boyun diseksiyonu gerektiğinde veya internal juguler ven free flep venöz anostomoz gerektiğinde yapılır. Otörler N+ boyun için selektif boyun diseksiyonunu savunmazlar.
Adjuvant terapi gereken durumlar: 3 veya daha fazla sevikal metastazı olan, ekstrakapsüler yayılımı olan, perinöral veya vasküler invazyonlu hastalar, cerrahi olarak temizlenemeyen nodlara sahip olan (superior mediastinum, retrofaringeal, parafaringeal) hastalarda adjuvant RT tavsiye edilir.
Radyasyon tedavisi:
Supraglottik Karsinom : Radyasyon tedavisi için supraglottik laringeal kanserli hastaların seçiminde şu faktörler gözönüne alınmalıdır: *tümör boyutu, *tutulan bölge sayısı, *supraglottiste lokalizasyonu (suprahyoid veya infrahyoid), *kord vokallere yayılımın varlığı veya yokluğu, kordların mobilitesi, tümörün büyüme paterni. Suprahyoid epiglotun küçük egzofıtik tümörleri RT'e iyi cevap verir. Endofitik infiltratif tümörler, infrahyoid epiglotun tümörleri, kord vokal mobilitesinde bozulmaya veya fiksasyona yol açan tümörler için radyasyon sonuçları tatmin edici değildir.
Sadece RT ile tedavi sonuçları: Lokal kontrol Tl için %80-90, T2 için %70-80, T3 için %35-55, T4 için %20-30'dur.
Küçük ve büyük supraglottik larinks kanserleri için karşılaştırmalı tedavi analizi aşağıdaki tabloda gösterilmektedir. Radyoterapi T1-T2 lezyonların 3/4'ünde ve T3-T4'lerin %40'ında primer tümör ve lenf nodlarım kontrol eder ve sesi korur.
Tümör-Nod kontrol, ses koruma Sadece radyasyon Radyasyon ve cerrahi
T1 - T2 230/312 (%74) 64/84 (%74)
T3 - T4 56/391 (%40) 51/76 (%67)
*Kord vokal fiksasyonu,* kartilaj destrüksiyonu olan veya*farengeal duvar^valleküla ve dil kökü tutlumu gösteren daha büyük tümörlerde survival oranları düşer.
Glottik Karsinom : Radyasyon tedavisi için hasta seçiminde şu faktörler gözönüne alınır: *tümör hacmi, *kord vokallerin mobilitesi, *tümörün büyüme paterni, *glottis ötesine yayıhm mevcudiyeti, *hastanın cinsiyeti. Büyük tümörler RT ile daha az kontrol edilirler ve kombine tedavi modaliteleri düşünülmelidir. Aynı evre için sadece radyasyonla tedavi edilen kadınlar erkeklerden daha iyi prognoz gösterirler.
Tedavi sonuçlan: Tl lezyonlar için sadece RT ile tedavi sonuçları mükemmeldir. Başlangıç lokal (T) kontrol oranları %90'ken, son kontrol oranları %95'tir. 5 yıllık survival oram %95'tir. Evre 2'de RT ile sonuçlar kord vokal mobilitesinin normal olması veya bozulmuş olmasına bağlı olarak farklılıklar gösterir. Hanvood ve ark. T2 lezyonları T2a (normal kord vokal mobiliteli supraglottik veya subglottik yayılım), T2b (supraglottik veya subglottik yayıhm olan veya olmayan bozulmuş kord vokal mobiliteli) diye ayırmışlardır. T2a lezyonları için radyasyon ile sonuçlar mükemmeldir. Lokal (T) kontrol oranları %75-80'dir. 5 yıllık survival % 85-90'dır. T2b lezyonlar için radyasyon tedavi sonuçları daha az tatmin edicidir. Lokal (T) kontrol oranları % 50'dir ve T3 lezyonlar için elde edilen ile aynıdır. T3 lezyonlar için cerrahi salvajlı radyasyon tedavisinde başlangıç lokal (T) kontrol oranları yaklaşık % 50'dir. 5 yıllık survival % 55'tir. T4NO lezyonlar için sadece RT ile tedavi edilen hastalarda lokal(T) kontrol oranları yaklaşık % 55'tir. 5 yıllık survival %60'tır. Bu vakalar iki gruba bölünmüştür. T4-kartilajda; hipofarinks tutulumu olmaksızın tiroid kartilaj destrüksiyonu, trakea veya dil kökü tutulumu mevcuttur. T4 piriformda hipofarinks tutulumu vardır. T4 kartilaj hastalarında lokal (T) kontrol oram % 67 iken, T4 piriform hasatalarında % 19'dur. 5 yıllık suırvival T4 kartilajda %67, T4 piriformda % 58'dir.
Eş zamanlı kemoterapi ve radyasyon ile tedavi edilen bas ve boyun kanserli hastalarda boyuna yaklaşım;
İleri evre baş boyun squamöz hücreli kanseri (BBSHK) olan hastalarda konvansiyonel tedavi (cerrahi ve RT) uygulandığında sonuçlar pek iyi olmamaktadır. Evre 3 ve 4 kanserlerde survival oranları %20-40 arasında bildirilmektedir. 1960-1970'li yıllardan beri yapılan klinik çalışmalar cerrahi ile RT'nin birleştirilmesinin tek tedavi modalitesine göre kıyaslandığında lokal bölgesel kontrol açısından daha iyi olduğunu göstermiştir. Planlı bir şekilde verildiğinde RT'yi cerrahi öncesi veya cerrahi sonrası vermenin genel komplikasyon oranını pek etkilemediği görülmüştür.
Ne yazık ki son 20 yılda ileri evre BBSHK hastalarında yaşam süresi açısından çok az ilerleme kaydedilmiştir. Önceleri indüksiyon kemoterapisi neoadjuvant tedavi olarak uygulanmıştır. Ancak bir çok denemede yaşam süresinin tedavi planına eklenmiş indüksiyon kemoterapiden fayda görmediği gözlenmiştir. Bununla beraber önceden tedavi edilmemiş olup indüksiyon kemoterapisi alan hastalar arasında tam bir cevap veren hastaların, tam bir cevap vermeyenlere göre daha iyi bir sonuca ulaştığı görülmüştür. Bu gözlem araştırmacıları baş boyun kanseri için kemoterapi (KT) alan hastalarda tam cevap oranını arttırmanın yollarını aramaya yönlendirmiştir. Son yıllarda ortaya çıkan bir stratejide kemoterapi ve RT'yi eş zamanlı uygulamaktır. Bazı kemoterapötik ajanların radyasyon tedavisine olan duyarlılığı arttırmaları bir avantajdır. Günümüzde baş boyun kanserinde en sık kullanılan ajan olan cisplatin (CP)'in özellikle hipoksi şartlarında radyasyona olan duyarlılığı arttırdığı laboratuvar çalışmalarında gösterilmiştir. CP'nin aynı zamanda subletal radyasyon hasarını azalttığı deneysel olarak gösterilmiştir. Eş zamanlı KT ve RT tedavisinin başka bir teorik avantajı tümör hücrelerinin sıra ile değil aynı zamanda iki tedavi modalitesine maruz kalmaları sonucu tedavi yoğunluğunun artmasıdır ki bu da olası rezistans hücrelerin ölmesini sağlar.
Baş boyun kanserinde kemoradyasyon denemeleri 1970'lere dayanır. İlk denemeler rekürren veya inoperabl hastalarda yapılmıştır. Radyasyon sırasında verile multi drug kombinasyonları beklenenden daha fazla miktarda toksisiteye sebep olmuştur. 1970-1980 arasında CP'nin ortaya çıkışından sonra CP tek ajan olarak radyasyon ile eş zamanlı olarak kullanılmaya başlanmıştır. Al-Sarraf ve ark. 134 hastalık bir çalışmada ilk tedaviye %69'luk bir cevap oranı olduğunu bulmuşlardır. Bu çalışmada %1 hastaya ise parsiyel cevap sonrası salvage cerrahisi yapılmıştır. Bu çalışmayı takiben yapılan benzer çalışmalarda tam cevap oranının %51 ile %100 arasında değiştiği saptanmıştır. Bu oranlar sırayla verilen KT ve RT tedavilerine göre daha yüksektir. Yaşam süresi açısından KT ve RT'nin sırayla verilmesi ile eş zamanlı verilmesi arasında net bir fark ifade edilememesine rağmen güncel analizler rezektabilitede artış, uzak metastatik hastalıkta azalma bve organ korunması gibi noktaları işaret etmektedir.
Kemoradyasyon ve kemoradyasyonun baş boyun kanserlerinde boyuna yönelik tedavideki etkinlikleri konusunda iki tane soru söz konusudur. Bunlardan birincisi kemoradyasyonun BBSHK'de cerahi tedavi felsefesini değiştirecek kadar bölgesel kontrol sağlayıp sağlayamadığıdır. İkinci soru ise kemoradyasyonun sonradan yapılan boyun diseksiyonunun komplikasyon oranını değiştirip değiştirmediğidir. Bu sorular önemlidir. Çünkü hemen hemen tüm radyasyon protokollerinde belli oranda tedavi yetmezliği söz konusudur. Yani bazı hastalarda kemoradyasyon sonrası salvaj boyun diseksiyonu yapılmak zorunda kalınabilinir. Aynı zamanda N2 ve N3 olarak evrelendirilen ve ilk tedavi modalitesi ne kadar önemlidir? N2-N3 olarak evrelendirilen tüm boyunlara kemoradyasyon sonrası klinik olarak tesbit edilebilir hastalık ortadan kalksa da elektif boyun diseksiyonu yapılmalımıdır. Kemoradyasyon protokolü uygun görülen birçok hasta unrezektabl olarak düşünüldüğünden bu popülasyona boyun diseksiyonu ne zaman yapılmalıdır. Bu tip yayınlar ve ilerlemiş baş boyun kanserinde kemoradyasyon kullanımının artması yüzünden baş boyun cerrahlarının kemoradyasyonun boyundaki kanser kontrolündeki etkisini ve tedavi stratejisinin potansiyel komplikasyonlarmı bilmeleri gerekmektedir.
İlk olarak kemoradyasyon uygulanan ilerlemiş BBSHK olan hastalarda boyun diseksiyonunun rolüne ilişkin veriler azdır. Bildirilen denemeler kullanılan kemoteropatik ajana, uygulanma yoluna, doza, radyasyon sırasındaki doz tablosuna, planlanmış ve / veya salvaj boyun diseksiyonunun yer alıp almamasına göre değişmektedir. Ancak birkaç genel yargıya ulaşılabilir. Kemoradyasyona boyunda komplet cevap veren hastalarda genellikle boyun diseksiyonuna gerek duyulmaz. N2-N3 olan tüm hastalarda planlanmış boyun diseksiyonunu savunanlar tek başına radyasyonla planlanmış radyasyon + cerrahi kıyaslamasını yapan çalışmalardan elde ettikleri bilgilere dayanarak bunu savunmaktadırlar. Boyunda komplet cevap alınamayan hastaların sonuçları kötüdür ve tek başına radyasyon veya kemoradyasyon almalarından bağımsız olarak kötü sonuçlara sahiptirler. Bu tip hastalar primer bölge kontrol edildiyse erken cerrahi girişime tabi tutulmalıdır.
Kemoradyasyonun takip eden boyun cerrahisinin komplikasyon oranı üzerine etkisine ilişkin az bilgi mevcuttur. İzole boyun diseksiyonlarında bile bir miktar yara komplikasyonu görülmektedir. Eldeki yayınlara göre salvaj cerrahisinin kemoradyasyon sonrası birkaç hafta içinde yapılan planlanmış bir zamanda gerçekleştirilen cerrahiye göre daha fazla komplikasyon oranına sahip olmadığı gözükmektedir. Bazı yazarlar; cerrahi, ilk tedaviden l yıl yada daha uzun süre sonra yapıldığında hastaların kemoradyasyondan etkilenen metabolik veya nutrisyonel durumunun düzelmesi ile daha az komplikasyon görüldüğünü bildirmişlerdir. Bir yıldan sonra hastaların genel sağlık durumları genellikle düzelir ve hastalar cerrahi için daha uygun hale gelirler. Preoperatif olarak hastaların nutrisyonel eksikliklerinin, enfeksiyonlarının, altta yatan metabolik hastalıklarının ve vasküler yetmezliklerinin değerlendirilmesi şarttır. Bu popülasyonda gastrostomiden beslenme, periferal alimentasyon, IV antibiyotik, metabolik inbalansın düzeltilmesi, hiperbarik Ch cerrah,ye yardımcı olan faktörlerdir.
Özetle BBSHK olan hastalarda organ koruma stratejilerine olan büyük ilgi artan sayıda hastanın sırayla yada eş zamanlı olarak KT ve RT ile başlangıçta tedavi edilmesi ile sonuçlanacaktır. Bazı protokollerde cerrahi (boyun diseksiyonu) ya gereklidir yada boyundaki hastalığın ilk evresinde tedaviye alınan cevaba göre önerilir. Baş boyun cerrahları bu tip hastalarda cerrahinin rolünü tanımlamak ve tedaviye olan patolojik cevaba dayanarak anlamlı bilgi elde etmeyi sağlamak amacıyla bu tip çalışmalara öncülük etmektedir. Eldeki bilgiler sınırlı olmasına rağmen N2 ve N3 olan hastalarda bile kemoradyasyona komplet bir cevap gösteren hastalarda boyun diseksiyonunun rolü geçmişe göre daha sınırlıdır. Cerrahi komplikasyonlar ağır tedavi altında kalan hastalarda artabilir ve özellikle hastalar kemoradyasyon sonrası oluşan metabolik ve immünolojik bozuklukların düzeltmeden cerrahi uygulanırsa yara komplikasyon oranı artar.
Dr.Övgü Öz