

FUNGAL RİNOSİNÜZİTLER
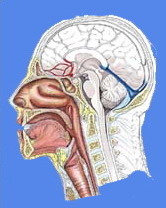
PARANAZAL SİNÜSLERİN ANATOMİSİ
Paranazal sinüslerin (PNS) anatomisi kişiden kişiye farklılık gösterir ve oldukça karmaşıktır. Ancak cerrahi komplikasyonlardan kaçınmak için anatominin mutlaka bilinmesi gerekmektedir.
Paranazal sinüsler ; frontal, etmoid, sfenoid ve maksiller sinüsler olmak üzere dört ana grupta incelenir. Kafa kemikleri arasında yer alan bu hava boşlukları yüz şekli ve sese rezonans katkısı açısından önemlidir.
PNS’ler embriyolojik hayatın 8. haftasında “etmoturbinals” denen lateral nazal duvar çıkıntılarından oluşurlar. Gelişim esnasında ilk etmoturbinal regresyonun çıkan bölümünden “agger nasi”, inen bölümünden “unsinat proçes”meydana gelir. 2. etmoturbinal çıkıntı “orta konkayı, 3. etmoturbinal çıkıntı “süperior konkayı “oluşturur. Bunların embriyolojik olarak etmoid kaynaklı olduğu kabul edilmektedir. Etmoid kaynaklı olmayan maksilloturbinal çıkıntıdan ise “alt konka” oluşur.(1)
Frontal Sinüs: Lateral nazal duvarın invaginasyonu sonucu oluşur. Diğer sinüs gruplarından farklı olarak doğumdan sonra belirir. Gelişimi 7-8 yaşlarında başlar, pubertada tamamlanır. Sinüs infundibulum üst kısmında nasofaringeal kanal ile buruna bağlanır. Posteriorda ön kafa çukuru, lateralde lamina papirasea, medialde orta konka, anteriorde agger nasi hücreleri ile komşuluk yapar.(2)
Sfenoid Sinüs: Fetal hayatın 3-4. ayında sfenoetmoid reseste mukozanın evaginasyonu ile oluşur.(3) Gelişimi 3 yaşından sonra başlar, pubertede sonlanır.(2) Gelişimini ilk tamamlayan sinüs grubudur. Şekil ve boyut açısından farklılıklar gösterir, ancak genellikle parsiyel septalarla ayrılmış hücre grupları halindedir.
Kafatasının merkezinde yer alan sfenoid sinüs lateralde karotid arter, optik sinir, kavernöz sinüs, 3-4-5-6. kafa çiftleri ile komşudur. İyi pnömatize sfenoid sinüslerde optik sinir ve karotid arter sinüs duvarından sadece ince bir kemik tabaka ile kaplanmış olarak fark edilir. Bu tür olgularda yapılar tamamen açıkta (dehiscent) olabilir.(1)
Sfenoid sinüs süperiorde optik kiazma, olfaktör traktus, beyin frontal lobu ve hipofiz bezi ile komşudur. Sfenoid sinüs inferiorunda nazofarinks yer alır. Sinüsün tabanında pterigoid kanalda seyreden vidian sinir bulunur.(2) Anteriorde maksiller sinüs duvarı, bazen de posterior etmoid hücrelerin arkaya doğru uzanmasıyla oluşan “onodi hücreleriyle” komşuluk yapar. Sfenoid sinüs üst nazal konkanın üstünde yer alan sfenoetmoid çıkıntıya açılır.(2)
Maksiller Sinüs (Highmore’un Antrumu): PNS lerin en büyüğüdür ve piramid şeklindedir. Gestasyonel hayatın 2-3. ayında nazal kapsülün etmoid bölümünün infralateral yüzeyi boyunca bir tomurcuk olarak gelişmeye başlar. Puberteye kadar gelişimini periyodlar halinde tamamlar.(3) Süperiorde orbita tabanı, inferiorde sert damak, alveoller ve maksillanın dental bölümü, lateralde zigomatik proçes, posteriorde kaviteyi infratemporal ve pterigopalatin fossadan ayıran ince bir kemik tabaka ve medialde unsinat proçes, fontaneller ve alt konka ile sınırlıdır.(1)
Maksiller sinüs ostiumu en sık olarak infundibulumun en posteroinferioruna açılır. Nazal kavitenin posterior fontanelinde aksesuar açılma deliği de bulunabilir.(1)
2. üst bikusbid, 1. ve 2. üst molar dişlerin apikalleri sinüs tabanı ile yakın komşuluk halindedir. Bazen arada sadece bir muköz membran bulunur ve dental enfeksiyonlar sinüse yayılabilir.(3)
Etmoid hücrelerin maksiller sinüs içine doğru uzanmasıyla oluşan hücrelere “haller hücreleri” denir.
Etmoid hücreler: İntrauterin 7. ayda gelişmeye başlar, sonra gelişimlerine devam ederek sayıları toplam 3-18 adet olmak üzere anterior ve posterior hücreler olarak iki gruba ayrılırlar. Doğumda ossifiye olmuş birkaç hücreye rastlanabilir.
Ön etmoid hücreler açılma deliklerinin lokalizasyonuna göre üç gruba ayrılırlar: Orta konkanın frontal resesine açılanlara “frontal reses hücreleri”, etmoid infundibuluma açılanlara “infundibulum hücreleri”, orta meatus ve etmoid bullanın üstüne açılanlara “bullar(orta) hücreler”denir.(2)
Arka etmoid sinüsler anteriorde orta konkanın bazal lamellası, posteriorde sfenoid sinüs ön duvarı, lateralde lamina papirasea, medialde konka süperior ve süprema, süperiorde etmoid tavanı ile sınırlıdır. Arka etmoidal hücreler üst meatusa drene olurlar. En arkada optik sinirle yakın ilişkisi olan etmoid hücreye “onodi hücresi (sfenoetmoidal hücre)”denir.(1)
Burnun kanlanması: İç nazal boşluğun kanlanması internal karotisin dalı olan oftalmik arterin anterior ve posterior etmoid dalları ve internal maksiller arterin(eksternal karotid arter dalı) terminal dalı olan sfenopalatin arter yoluyla olur. Septumun ön üst bölümü ve burnun lateral duvarları anterior etmoid arterden, olfaktör bölgeyi içeren küçük bir bölüm posterior etmoid arterden beslenir. Sfenopalatin arter trigeminal sinirin 2. ve 3. dalları ile birlikte seyreden dallara ayrılır. Konkaları, etmoid ve maksiller sinüsü besleyen posterior nazal dal, sfenoid kemiğin altından, nazal çatının üzerinden uzanır ve posterior septal dal, lateral nazal arterler ve etmoidal arterler arasında anastomozlar mevcuttur. Sfenopalatin arterin diğer dalları greater palatin kanaldan inerek oral kaviteye girer ve damağın alt yüzüne dağılır.
Venler sfenopalatin arterle benzer bir yol izler ve pterigoid pleksusa dökülür. Etmoid venler kavernöz sinüse açılan oftalmik pleksusa dökülür. Ardından süperior sagittal sinüse açılır. Nazal venler sıklıkla yüz ve damak venleriyle anastomoz yaparlar. Nazal venöz sistem kapakçıksızdır ve kavernöz sinüse enfeksiyonlar retrograd yayılabilir.
Burnun Lenfatikleri: Önde submandibular ve subdigastrik lenf nodlarına, arkada lateral faringeal, retrofaringeal ve üst derin servikal lenf nodlarına drene olur.
Burnun Sinirleri: 5. kranial sinirden gelen sensitif dallar, sfenopalatin gangliondan ayrılan major palatin sinir, sfenopalatin sinir ve nasopalatin sinir tarafından innerve olur.(3)
Osteomeatal Ünite: Anatomik olmaktan çok fonksiyonel bir yapıdır. Unsinat proçes, etmoid infundibulum , hiatus semilunaris, orta konka, frontal reses, etmoid bulla, anterior etmoid hücreler ve anterior etmoid hücrelerle frontal ve maksiller sinüslerin ostiumlarının ortak oluşumudur.
Şekil-1 Osteomeatal Kompleks
Unsinat Proçes: Orta konka altında yer alır. Maksillanın krista etmoidalisine tutunur.
Etmoid Bulla: Unsinat proçes arkasında, lamina papirasea üzerinde etmoid hücrelerin en büyüğüdür.
Hiatus Semilunaris: Unsinat proçesin posterior serbest kenarı ile etmoid bullanın anterior duvarı arasındaki açıklıktır. Orta meatusla etmoid infundibulumu birbirine bağlar.
Sinüs Lateralis(suprabulbar reses,retrobulbar reses): Etmoid bulla arkasında yer alan bir hava boşluğudur. Etmoid bulla sıklıkla posterior sinüs lateralise açılır.(1)
PARANAZAL SİNÜSLERİN PATOFİZYOLOJİSİ
Sinüs mukozası 0,2-0,8 mm kalınlıktadır. Mukus membranının epiteli psödostrafiye silyalı kolumnar epitel ve goblet hücrelerinden oluşur. Sinüs mukozası bakteri ve kötü uyaranlar için bir bariyer değildir, ancak lokal duruma göre bakteriyel kolonizasyon ve infeksiyonu engellemede az çok etkilidir. Sinüs boşluklarında mukoza+silya+mukus tabakası birlikte fonksiyon görür. Mukus tabakası yüzeyde kalın visköz tabaka ve onun altında ince seröz tabaka olmak üzere iki katmandan oluşur. Üstteki kalın tabaka bakteri ve debrisi tutarken, alttaki ince tabakada yer alan silyalar kalın tabakaya uzanıp bu tabakayı itmektedir.
Respiratuvar silya ve mukus hapsolmuş inhale partikül ve bakterileri 3-25 mm/dk hızla iter, bu nedenle sinüsler genelde sterildir. PNS’lerde mukus daima doğal ostiuma doğru transporte edilir. Mukoza üzerindeki küçük lezyonlar mukus transportunu engellemez. Aksesuar ostiumların ise drenaja bir katkısı saptanmamıştır. İnspirasyon sırasında sinüslerde bulunan negatif basınç da drenaja katkıda bulunur.
Epitelyal goblet hücreleri ve submukozal seromüköz bezler sekretuar bir örtü oluşturur. Perisiliyer sıvı Albümin, Ig M, G ve kompleman faktörlerinden zengindir. Laktoferrin, lizozim, sekretuar lökoproteaz inhibitörü ve sekretuar Ig A seröz hücre ürünleridir. Ig A hava yolundaki antijenlere bağlanarak dokudan mikroorganizmayı uzaklaştırır. Ig G mukoza içinde tek başına hareket ederek bakteriyel antijenlerle karşılaştığı zaman inflamasyon oluşturur. Kronik sinüzitte lokal olarak üretilen Ig A’da değişiklikler olur ve pürülan sinüs sekresyonları içindeki Ig ‘ler bu salgı içindeki lökosit proteazları tarafından yıkıma uğratılır. Mukus hücrelerinden glikoprotein salınımı da lokal savunmada önemlidir. Normalde seröz sekresyon sırasında mukozal epitel ve goblet hücreleri tarafından üretilen lizozim ve laktoferrin gibi antimikrobial proteinler de kronik sinüzitte artar.Bakteriostazis, siliyer vuruş hızını ayarlama gibi birçok önemli fonksiyonel görevi olan Nitrik Oksit(NO) genelde maksiller sinüs içindeki epitelyal hücrelerden üretilir. NO allerjik rinitte lokal olarak artar ve mukosiliyer fonksiyonu regüle eder. Kronik sinüzit ve Kartagener sendromunda ise azalır.
Sinüzit patogenezinin temelini mukoza+silya+mukus tabakasının oluşturduğu fonksiyonel ünite ve osteomeatal kompleks(OMK) oluşturur. Her iki ünite fizyolojik olarak birbiri ile iç içe olduğundan herhangi birinde gelişecek patolojik durum sinüzite yol açabilmektedir. Hem OMK obstrüksiyonu, hem de inefektif mukosiliyer aktivite sekresyon stazına, mukozal hiperplaziye ve ödeme yol açmakta, bunun sonucunda sinüs kavitesinde enfeksiyon için uygun olan asidik ve anaerobik ortam oluşmaktadır.(1)
Sinüzitte Etyolojik Faktörler
İnfeksiyöz: Viral
Bakteriyel
Fungal
Lokal Faktörler: Kraniofasiyal anomaliler (koanal atrezi, yarık damak,
velofaringeal yetmezlik)
Nazal obstrüksiyon (allerjik ve nonallerjik rinit, polip, yabancı
cisim ya da nasogastrik tüp, adenoidit, tümör,
rinitis medikomentosa)
Travma ( barotravma)
Lokal infeksiyonlar (dental infeksiyon )
Önceki cerrahi müdahale
Anatomik varyasyonlar (septal deviasyon, konka büllosa, haller
Hücresi, paradoksik orta konka,
atelektazik maksiller sinüs, çıkıntılı
etmoid bulla)
Siliyer diskinezi (Kartagener sendromu )
Sistemik Faktörler: Astım
Kistik fibrosis
Allerjik Fungal Sinüzitis
İmmün Yetmezlik: Konjenital (selektif Ab eksikliği, common variable immün
yetmezlik, aşıya yanıtsızlık, C4 eksikliği, X-bağımlı
agamaglobülinemi, ataksi-telenjektazi, hiper-Ig M
sendromu, hiper-Ig E )
Kazanılmış (AIDS, organ nakli, kanser, kemoterapi )
Çevresel Faktörler: Hava kirliliği (sigara dumanı, zararlı gazlar )
Yüzme
Diğer
FUNGAL RİNOSİNÜZİTLER
Burun ve PNS’lerin mantar enfeksiyonlarının yaygın olmadığı kabul edilse de son 20 yılda gittikçe artan sıklıkta görülmektedir.(1) Çevre çalışmaları mantarların her yerde bulunabileceğini göstermiştir. Mantar sporları atmosferde asılı olarak bulunurlar ve nazal pasajdaki mukozal yüzeyde sürekli depolanırlar. Buna rağmen kolonizasyon ve infeksiyon sık değildir. İnfeksiyon genelde normal savunma mekanizmasının bozulduğu durumlarda ortaya çıkar.(4)
Mantarlar basit mikroorganizmalar olarak düşünülse de farklı çevrelere büyük bir adaptasyon gösterirler. Bulundukları çevrenin doğasına göre bazı mantarlar büyüme, morfoloji ve üreme metodlarındaki enzimatik yollarda değişiklikler yapabilme yeteneğine sahiptirler. Dolayısıyla uygun bir kültür ortamı kullanılmadıkça mantarları kesin olarak ayırt etmek oldukça zordur. Mantarlar sadece organik materyaller ve neme gereksinim duyduklarından sağlıklı kişilerin burun boşluklarında da tespit edilebilirler. Mantarların her yerde olabilmeleri ve anlaşılması güç doğaları nedeniyle, fungal rinosinüzitlerin tanınması için öncelikle bu hastalıktan şüphelenilmesi gerekir. Bunun yanında burun ve PNS’lerin açıklanamayan, inatçı ve saldırgan tüm hastalıklarının ayırıcı tanısında mantar enfeksiyonları akla gelmelidir.(1)
PNS’lerin fungal hastalığında patogenezi açıklayan iki görüş mevcuttur: 1) konakçı faktörleri, 2) doku invazyonu yapabilecek olan fungusun özellikleri. Fungusun virulansı ve kişinin yatkınlığının olması klinik görünüşün ortaya çıkmasına neden olur.(4)
Fungal rinosinüzitler mantarların yer aldığı sinonazal inflamasyonla seyreden patolojik bir tablo olarak tanımlanmaktadırlar. Klinik ya da patolojik olarak doku invazyonunun varlığına göre invaziv ya da noninvaziv olarak ayrılırlar.(1)
Fungal rinosinüzitlerin sınıflandırması:
·Ekstramukozal (noninvaziv) fungal rinosinüzit · İnvaziv fungal rinosinüzit
Yüzeyel sinonazal mikozlar Kronik invaziv (indolent) fungal rinosinüzit
Mantar topu (miçetoma ) Akut (fulminan) fungal rinosinüzit
Allerjik fungal rinosinüzit
Fungal rinosinüzitlerdeki bu formlar hastanın immünolojik durumuna göre noninvaziv formdan invaziv forma geçiş şeklinde görülebilir. Bu açıdan bakıldığında fungal rinosinüzitler devamlılık gösteren bir hastalık spektrumu içinde yer alabilirler.(1)
Fungal rinosinüzitler akut ya da sinsi bir başlangıç gösterebilirler. Hastanın immün durumu ,hastalığın progresyonunu belirler. Örneğin miçetomalar uzun yıllar asemptomatik olarak kalabilir ya da kronik nazal obstrüksiyon semptomları gösterebilirler.Bu sürecin sonunda ortaya çıkan fulminan invaziv fungal rinosinüzitte ağrı , yüzde şişme , orbital semptomlar ve komşu organ tutulumu sonucu SSS semptomları ile hızlı bir progresyon görülebilir. Bu nedenle erken tanı çok önemlidir.(4) Erken tanı amacıyla neden olan spesifik organizmanın bilinmesi ise uygun tedaviyi belirlemede gerekli olan bilgiler içerisinde en az önemli olanıdır. Çünkü invaziv hastalık varlığında kesinlikle tedavide sistemik antifungal tedavinin yeri vardır ve doku invazyonu yapan mantarların çoğu amfoterisin B’ ye karşı duyarlıdırlar.(pseudallescheria boydii gibi bazı fungal organizmalar dirençlidir.) Ayrıca mikrobiyolojide bir organizmayı tanıyabilmek için geçen süre dört haftayı bulabilmektedir. Mantarı belirlemede başarılı olabilmek için organizmanın spor oluşturması ya da kültürde çoğalması gerekmektedir. Bu nedenle mikrobiyoloji laboratuvarlarında rutin olarak antifungal ajanlara karşı duyarlılık saptanmaz. Ancak yaşamı tehdit eden bir infeksiyon varlığında, nadir bir organizma varlığında ya da inatçı bir infeksiyon varlığında duyarlılığın bilinmesi önemlidir.(1)
Duyarlılığı Arttıran Faktörler
Tekrarlayan fungal enfeksiyonlarda nötrofil sayısı önemlidir. 50 hücre/ml altında absolü nötrofil sayısı fungal enfeksiyon riskini arttırır.
Mukor sınıfındaki mantarlar yüksek glukozlu asidik ortamda üreme eğilimindedirler. Bu organizmalar bu nedenle daha çok kontrolsüz diabeti olan ketoasidozlu hastalarda görülür. AİDS’ li hastalar, T hücre hasarı olan hematolojik maligniteli hastalar ve KT alan hastalar da risk altındadır.(4)Marijuana içilmesi de fungal sinüzite sebep olabilir.(1)
Çinko mantarların üremesini stimüle eder. Bazı yazarlar diş tedavisi sırasında dolgunun fazla doldurulması ve sinüsle ilişkisinin bulunması nedeniyle maksiller sinüs aspergillozisinin ortaya çıktığını ve dolgulardaki çinkonun Aspergillus üremesini stimüle ederek hastalık yarattığını öne sürmektedir. Aspergillus vakalarının %12-85 ‘inde BT kesitlerinde allerjik fungal sinüzit için karekteristik olan kemik erozyonu ve opasifiye sinüsler içinde görülen kitle görüntüsünün de çinko içeren kanal dolgularının sinüs içine uzanmasıyla oluştuğunu belirtmişlerdir. Çinko invitro olarak A. Fumigatus, A.flavus ve A. Niger’in üremesini hızlandırmaktadır. Sinüs aspergillozisi olan 24 hastada yapılan bir çalışmada hastaların tümünde kanal tedavisi veya enfekte antruma yakın bölgeden diş çekimi öyküsü bulunmuş ve antrumdaki kitlenin de çinko oksit içerdiği gözlenmiştir.(1)
ALLERJİK FUNGAL RİNOSİNÜZİT
Allerjik Fungal Rinosinüzit (AFRS) burun ve paranazal sinüslerde fungal kolonizasyonla karekterize bir hastalıktır. Fungal sinüs hastalıklarının en sık görülen tipidir. 1980’li yıllarda Millar ve arkadaşları, 2 yıl sonra da Katzenstein ve arkadaşları tarafından sinüsün diğer enfeksiyonlarından farklı bir hastalık olarak kabul edilen, uzun süreli bir hastalık olarak tanımlanmıştır.(8) Bu tanımlamada Allerjik Bronkopulmoner Aspergillozisli hastaların bronşial mukus tıkaçları ve sinüzitli hastaların sinüs debrislerinden elde edilen materyallerin histopatolojik benzerliklerinden yola çıkılmıştır.(9)
Katzenstein ve arkadaşları ilk tanıyı koydukları zaman araştırdıkları 7 hastadan 5’inde histopatolojik olarak fungal hifleri tanımlayamamışlardır. Bu fenomeni hem örnekleme zorluğu, hem de Aspergillozisden farklı bir allerjenin varlığına bağlamışlardır. Benzer şekilde Alphin ve arkadaşları pozitif fungal kültürle tanıyı doğruladıkları 11 hastada fungal hifleri görememişler, hastalardan 1’inde negatif fungal kültür tespit etmişlerdir.(8)
1989 yılında AFRS Robson ve arkadaşları tarafından kronik fungal sinüzitli hastalarda bilinmeyen bulguların bulunduğu bir grup olarak tanımlanmıştır.
Epidemiyoloji: AFRS genellikle sinüzitin diğer fungal formlarından ayrılması gereken bir hastalıktır. Lokal, çevresel ve genetik faktörlerin birleşmesiyle meydana gelen inflamatuar kaskadın sonucunda AFRS gelişir:
· Lokal faktörler: mukostaz
anatomik anomaliler
· Çevresel faktörler:fungal maruziyet
· Genetik faktörler:atopi
T lenfosit direncinde düşme
AFRS 8 yaşından 70 yaşına kadar her yaş grubunda görülebilir. 23 ile 42,4 yaş arasında sıklıkla tanımlanmaktadır. Pediyatrik hasta grubunda da AFRS yetişkinlerde görüldüğü şekilde görülür, ancak cerrahi tedavi büyüme gelişmeyi etkileyen steroid tedavisinden önce gelir.(6) Ayrıca pediyatrik yaş grubunda erkeklerde daha fazla tespit edilmiştir. Tek taraflı sinüs tutulumu, iskelet sisteminde açıkça görülen anormallikler ve asimetri çocuklarda daha fazla görülürken, etkilenen sinüslerdeki kemik erozyonu eşit miktarda görülmüştür.(16)
Birçok çalışma AFRS’te kadın/erkek oranının eşit olduğunu belirtirken, Manning ve Holman ise kadın/erkek oranını 1/1,6 bulmuşlardır.
Bu hastalık daha çok sıcak ve nemli iklimlerde görülür, ancak sıcak ve kuru iklimi olan bölgelerde de rapor edilmiştir.
AFRS’li hastalarda % 33-50 oranında astım beraberliği, %27 oranında aspirin sensitivitesi (Samter sendromu ) saptanabilir. Samter sendromunda funguslar tespit edilmez.
AFRS’li hastalar atopiktirler, ancak bakteriyel bir süperinfeksiyon gelişmedikçe normal bir immün sistem ve eritrosit sedimantasyon oranına sahiptirler.(6)
Cerrahi müdahale gerektiren kronik sinüzitli hastalarda AFRS sıklığı %5-10 arasındadır.
Patofizyoloji: AFRS Allerjik Bronkopulmoner Aspergillozisle (ABPA) aynı etyolojiye sahiptir. ABPA ilk olarak 1952’de Hinsen tarafından tanımlanmıştır. 1959’da fungal antijenlere karşı cilt ve bronşial reaktivite ve antikorlar belirtilmiştir.(6) Millar AFRS’te A. fumigatusa karşı tip 1 sensitivite reaksiyonu olduğunu tanımlamıştır.
Aspergillozis ve immünolojik antijenler mukozal korumaya zarar verir. İnflamasyonun başlamasıyla eş zamanlı olarak makrofaj ve T hücre süpresyonu, Ig E bağımlı sensitivite, spesifik T hücreli HLA reseptörlerinde artma, spesifik fungusun görülmesi ve özellikle mukozal defansın değişmesiyle hastalık tablosu ortaya çıkar. Fungal ve immünolojik antijenlerin etkisiyle mukozal defansta meydana gelen değişiklikler:
· Siliyer hareketlerin frekansı azalır
· Mukus örtüsündeki fungisidal proteinlerin fonksiyonları bozulur.
· Fungal antijenler kompleman sistemini inaktive edebilir.
· Aspergillus fagositoz ve intrasellüler ölüme de zarar verir.
Aspergillustan salınan elastolitik ve kollejenolitik aktiviteli proteolitik enzimler basement(taban) membranını hasara uğratırlar.(6)
AFRS daha çok atopik kişilerin fungusları inhale etmesi sonucu başlar. Bunun için tahminen 5,7 x107 sporun 24 saatlik periyod içinde inhalasyonu gereklidir. Sinüs kavitesinde fungus birikir ve immünolojik reaksiyon artar. Sonuçta Ig E mediatörleriyle oluşan Tip 1 ve presipite antikorlarla oluşan Tip 3 Gell ve Coombs reaksiyonları görülür. Mukozal ödem, sekresyonun stazı, inflamatuar eksuda hepsi birlikte sinüs ostiumunda tıkanıklığa neden olur. Bu süreç sonucunda komşu kemikleri de kapsayan genişleme ve kemik erozyonu meydana gelir. Tekrarlayan bakteri maruziyeti, çevresel fungal maruziyet ve fungal toksinlerin meydana getirdiği kronik inflamasyon tetikleyici rol oynar.(6)
Ferguson 2000 yılında yaptığı bir çalışmada eozinofilik musinöz rinosinüzitte selektif Ig G1 eksikliğinin olabileceğini ileri sürmüştür, fakat bu çalışmada tüm dekadlar boyunca immün sistem fonksiyonları normal olarak izlenmiştir. Bu çalışmayla fungus gibi çevresel yabancı saldırılara bağlı, genetik özellikler olan, tanımlanamayan, muhtemelen fungal toksinin yol açtığı hiperaktif bir allerjik immünolojik yanıt gelişebileceği ve inflamatuar zincirin aktive olabileceği ileri sürülmüştür.(10)
TNF, IF-d, IL-4, IL-5, IL-10, IL-13, majör basic protein, eozinofilik katyonik protein, eozinofil peroksidaz ve eozinofilik nörotoksin gibi devamlı olarak salınan mediatörler tarafından nazal mukoza uzun sürede yavaş yavaş hasarlanmaya başlar. IL-10 alternatif T helper cevabını baskılar, IL-4 ve IL-13 B hücrelerinden Ig E salınımını arttırır, IL-5 ve IL-13 eozinofil maturasyonunu aktive eder. Uzun süren bir kronik sinüzit AFRS sendromunun başlangıç basamağı olabilir. Tekrarlayan akut bakteriyel inflamasyon da bu olayı tetikler.(1)
Ig E ve AFRS’teki rolü hakkındaki tartışmalar devam etmektedir. Ig E seviyesindeki yükselme yalnızca Tip 1 hipersensitivitenin kanıtı değildir. Birçok hastada Ig E seviyelerinde yükselme olmazken AFRS’in diğer bütün semptom ve bulguları olabilir. Tip 1 hipersensitivite tanısında pozitif deri testleri ve allerji hikayesi yeterli olabilir, çünkü serumdaki total Ig E düzeyi AFRS’te üretilen lokal Ig E düzeyini yansıtmayabilir. Ig E mast hücre fonksiyonlarını etkiler. Mast hücreleri ise geç dönemdeki immün cevabın merkezi komponentidir.
Mikrobiyoloji: Sinüslerde bulunan fungal organizmalar çevrede yaygın olarak bulunur ve normalde saprofitik olan organizmalardır. Patolojik mantarlardan ise Histoplasma capsulatum , Coccidioides immitis , Paracoccidioides braziliens ve Blastomyces dermatitis cilt , akciğer , beyin ve diğer iç organlara yayılarak infeksiyona neden olur. Bu mantarlar nadiren izole sinüs infeksiyonları meydana getirirler.
Birçok fungus maya ve hif formunda yayılabilir ve hif formu histolojik örneklerde tanımlanabilir. Ciddi enfeksiyonlara neden olan Rhinosporidium serebri , Sporothrix schenkii , Cryptococcus neoformans ve Candida albicans ise maya formunda görülür.(4)
McClay ve arkadaşları tarafından yapılan bir çalışmada çocuklarda ve yetişkinlerde en sık etkenler Bipolaris türleri ve ardından da Curvularia türleri bulunmuştur. Aspergillus türleri ise çocuklarda tespit edilmemiştir.(16)
Aspergillus , burun ve sinüslerde enfeksiyona neden olan en yaygın organizmadır. En sık A.fumigatus görülür. En yaygın bulaş yolu hava yoludur. Hastanın immün durumu ve inokulumun büyüklüğüne göre ilk tanıda miçetoma ,kronik invaziv sinüzit, akut fulminan sinüzit ya da allerjik fungal sinüzit olarak görülür.(4)
Mucorlar , zygomycetes sınıfındandır , çürümüş ekmek , maya , sebze ve toprakta bulunur. En sık izole edilen türleri Rhizopus ve Mucor’dur. Mukormukozis tipik olarak kontrolsüz diabeti olan ve immün sistemi baskılanmış olanlarda görülür. Diabetik ketoasidozda yüksek glukoz düzeyleri asidik ortamın oluşmasına neden olur. Bu da Rhizopus’un aktif ketoredüktaz sistemini aktive eder. Mukor dokuda daha çok arterin elastik laminasını tercih eden bir invazyon yapar. Bu invazyon sonucunda trombüs ve infarkt oluşur.(4)
Dematiaceous , ailesi toprak, toz ve birçok bitkide bulunan saprofitik bir ailedir. AFRS’te en sık dematiaceous ailesindeki funguslar saptanmıştır. Bu aileden en sık görülen Bipolaris spicifera’dır (prevalans %67). Dematiaceous ailesindeki diğer funguslar Dreschlera, Alternaria , Curvularia ,Exsorohilum , Helminthosporium , Fusarium ve Chrysosporum’dur. Bu organizmalar bir zamanlar insanlara karşı nonpatojenik olarak düşünüldüyse de artık sadece patojenik oldukları değil ,bunu yanısıra sağlıklı kişilerde invaziv hastalık bile yapabilecekleri düşünülmektedir. Dematiaceous ailesindeki mantarlar hücre duvarlarında melanin içerdikleri için dokuyu ve kültürü siyaha boyarlar. Aspergillus gibi ince septalı ve hiflidirler , ancak H&E ve Perodic-Acid-Schift (PAS) ile zayıf , Gümüş boyama ile güçlü boyanırlar.(1)
Histolojik Tanı: Allerjik müsine H&E boyama ile bakıldığında eozinofiller ve Charcot Leyden kristalleri , arka planda ise fungal hifler , bazofiller ve eozinofilik materyal görülür. Charcot Leyden kristalleri eozinofilik granüller ve ürünlerinde bulunan lipofosfolipazdan oluşurlar, 2-60 mm büyüklüğündedirler, hekzogonal ya da iğsi görünümdedirler. Kristaller özellikle Brown-Brenn boyama ile görülür. Allerjik müsindeki fungal hiflerin tespitinde Gomoni-Metenamin-Silver boyama kullanılır. Fontana Masson boyama Dematiaceous fungusların diğer septalı funguslardan ayrımını sağlar.(6) Keratinöz debrisin KOH ile muamelesi sonucunda keratin eriyerek fungal elementler görülebilir.(18)
Klinik Tablo: AFRS medikal tedaviye cevap vermeyen kronik rinosinüzitli ,özellikle nazal polipozis ve tekrarlayan cerrahi hastalık öyküsü olan hastalarda görülen, inatçı bir hastalıktır. Bir hastalık spektrumu olarak kabul edilmelidir ,çünkü hafif allerjik semptomlar , polipler ve içerisinde birkaç hif bulunan allerjik müsin şeklinde kendini gösterebileceği gibi , orbita ve beyin tutulumuyla sonuçlanabilecek bir agresif hastalık olarak da görülebilir. Hastalık noninvaziv , ekstramukozal bir tablo sergiler.(1)
Hastalarda derece derece artan nazal obstrüksiyon, allerjik fungal müsinle uyumlu semisolid nazal kurutlar görülür. Nazal tıkanıklık yavaş yavaş geliştiği için kişi farkına varamayabilir. Benzer şekilde yavaş gelişen fasiyal deformite de kişi ve yakınları tarafından farkedilmeyebilir.(11) Ağrı daha çok rinore şeklinde lokal bir karekterdedir. Yüz ağrısı nomspesifiktir. Sinüs duvarlarında, frontal, oksipital bölgede ve vertekste yer alır ve ağrıyı agreve eden spesifik bir faktör yoktur.(15) Beraberinde bakteriyel rinosinüzit de bulunabilir.(11)
Yavaş gelişen allerjik musin AFRS’te tek ve karekteristik bulgudur. Müsin mukosele benzer şekilde PNS kavitesini doldurur. Kemikte tekrar yapılanma ve kalsiyum kaybı olabilir. Kemik destrüksiyonu sonucu eksoftalmus , fasiyal dismorfi ya da doku invazyonu olmadan intrkranial genişleme görülebilir. AFRS’te en sık görülen oftalmik bulgu propitozistir.(11) Visual semptomlar içerisinde diplopi, bulanık görme ve nadiren de görme kaybı yer alır.(15)
Nazal polipozis AFRS’e özgü bir durumdur ve nerdeyse %100 sıklıkta görülür. Ancak nazal polipozis ve kronik nazal inflamasyon nonspesifik bir göstergedir. AFRS’te etkilenen PNS allerjik fungal müsinin bir rezervuarı olarak görev yapar, ki bu müsin hastalığın kaynağını oluşturur. Müsin sinüs kavitesinin tamamını doldurur. Buna karşın mukozada hafif-orta şiddette inflamasyonla birlikte herhangi ciddi bir defekt oluşmaz ve fungus için sağlam bir bariyer oluşur. Sinüs kemiklerinde ise çok daha ciddi bir inflamasyon oluşur ki bu da infundibulum, meatus nasi media, resessus sfenoetmoidalis ve nazal kaviteye doğru büyüyebilen poliplerin gelişmesine neden olur. Radyolojik olarak yavaş büyüyen allerjik fungal müsinin ve nazal poliplerin görülmesi tutulan sinüsün genişlemesine ve böylece hastalığın tedavisinde cerrahi tedavinin ön plana çıkmasına neden olur.(11)
Polipoid rinosinüzit nedeniyle FESS yapılan hastaların %5-10’unda AFRS olduğu sanılmaktadır. Preoperatif steroid tedavisi polipozisi azaltıp , cerrahi doku planlarının ayrımını kolaylaştırır.Ancak eozinofilik müsini ortadan kaldırarak AFRS tanısını gizleyebilir.(6)
Hastaların % 50’sinde astım da beraberinde bulunur. ABPA, primer siliyer diskinezi, kistik fibrosis, allerjik anjiitis ve granülomatozis gibi hastalıklar da eşlik edebilir.(15)
1994 yılında Bent ve Kuhn tarafından 5 majör ve 6 minör kriter tanımlanmıştır:
Majör kriterler:1)Tip 1 hipersensitivite (Ig E bağımlı )
2)Nazal polipozis
3)Karekteristik BT bulguları
4)Eozinofilik mukus
5)Pozitif fungal smear
Minör kriterler:1)Astım
2)Tek taraflı tutulum
3)Radyografik kemik erozyonu
4)Pozitif fungal kültür
5)Charcot Leyden kristalleri
6)Eozinofili
Marple tanıdan fungal kültürün gerekliliğini çıkarmıştır , çünkü laboratuvardaki deneyimsizlikler sonucu kültürde üreme olmayabilir ya da saprofitik fungal büyüme sonucu pozitif kültür sonucu elde edilebilir. Ayrıca eksizyondan sonra 6-8 saatten fazla zaman geçmesi durumda fungal elementler azalabilir ve fungal hifler görülmeyebilir. Histopatolojik olarak fungal hiflerin görülmediği hastalarda fungal kültür ya da KOH yayması oldukça önemlidir.(8) Günümüzde polip , BT bulguları ya da pozitif fungal kültürü olmayan atopik hastalarda histopatolojik olarak hifsel elementlerin olduğu allerjik müsin varlığı ile tanı doğrulanmaktadır.(6)
Hastalarda koyu kıvamlı , oldukça yapışkan , eozinofilden zengin bir mukus ve belirgin nazal polipozis , nazal mukozada eozinofil ve lenfosit baskınlığı görülmektedir. Nazal ve sinonazal polipoziste fungusun doku invazyonu olmaksızın akut ya da kronik inflamatuar infiltratla birlikte ödematöz mukoza mevcuttur.
Bazı hastalarda majör kriterler ilk tanıda görülmeyebilir ve yıllar içinde ortaya çıkabilir. Tanının geciktiği birçok hasta AFS-like sendromu tanısı alır.(10) Bu gruptaki hastalar klinik olarak AFRS’li hastalardan ayırt edilemeyen, sinüs içeriği ya da kültürlerde fungal organizmanın tanımlanamadığı, allerjik müsinli hastalardır.
Ayırıcı Tanı:
AFRS’ nin ayırıcı tanısında şu hastalıklara dikkat edilmesi gerekmektedir. (15)
Konjenital:Kistik fibrosis
İmmünglobülin eksikliği:Ig G subtipleri
Ig A
Kompleman faktörlerinin eksikliği
Primer siliyer diskinezi
İlaca bağlı:Kazanılmış immün yetmezlik
Anatomik:Yabancı cisimler
Septal deformite
Koanal atrezi
Adenoid hipertrofi
Diğer
İnfeksiyon:Kronik bakteriyel
Mikobakteriyel
Fungal
İnflamatuar:Allerjik anjiitis ve granülomatozis
Wegener granülomatozisi
Sarkoid
Nazal polipozis
Mukosel
Piyosel
Neoplazm: benign:İnverted papilloma
Meningosel
Anjiofibrom
Diğer
malign:Skuamoz hücreli kanser
Tükrük bezi tümörleri
Görüntüleme:
X-ray opaklaşmayı göstermesine rağmen patolojik ve anatomik tanımlamada sensitivite ve spesifitesinin düşüklüğü nedeniyle fungal sinüzitlerde tanı amaçlı çok az kullanılmaktadır.
Bilgisayarlı Tomografi’de kesitler koronal ve aksiyel planda olmalıdır. Rutin sinüs görüntülemede hem kemik , hem de yumuşak doku görüntülenerek hastalığın yayılımı ve fungal materyal incelenmelidir. Allerjik fungal müsin AFRS’in karekteristik radyografik bulgularının ortaya çıkmasına neden olur. Opaklaşma bilateral ya da unilateral olabilir. Fungal müsinle polipoid materyalin birleşimine bağlı olarak vakaların çoğunda heterojen bir dansite görülür. Sinüslerde genişleme , yeniden kemik oluşumu ya da sinüs duvarında incelme yaygındır. Hastalık primer olarak tek taraflı tutulum yaptığında septum deviasyonuı ve maksiller sinüs ön duvarında kemik defekti görülebilir.(12) Nussenbaum ve arkadaşları tarafından AFRS tedavisi alan 142 hastanın bilgisayarlı tomografilerinin incelenmesiyle yapılan çalışmada en sık kemik erozyonu etmoid sinüste görülürken , en sık demineralizasyon lamina papiraseada görülmüştür. AFRS paranazal sinüsler dışında sıklıkla orbita , ön , orta ve arka kranial fossaya doğru yayılır. Komşu anatomik bölgelere yayılım sırasında histolojik olarak doku invazyonu saptanmamıştır.
BT’de müsinle dolu paranazal sinüslerde heterojen bir görünüm olması AFRS için spesifik değildir , ancak preoperatif tanıyı destekler. Yumuşak doku görünümünün olması ise karekteristiktir. Bu görünümün ortaya çıkmasında ana teori yapışkan müsinle birlikte olan hemosiderinin rolüdür. Yapışkan allerjik müsin üzerine demir magnezyum ve manganez gibi ağır metallerin birikimi ve kalsiyum tuzlarının çökmesiyle tipik radyografik bulgular çıkar.(11)
Manyetik Rezonans , ile görüntüleme hastalığın intrakraniyal yayılımı ile ilgili çok önemli bilgiler vermesine karşın fungal enfeksiyonların ilk tanısında kullanılmamalıdır. AFRS’te protein konsantrasyonunun artmasıyla proteinler arası bağlarda artma ve makromoleküllerin hareketinde yavaşlamaya bağlı olarak T1 ve T2 ağırlıklı kesitlerde sinyal yoğunluğu azalır.(11) Tipik olarak T1 ağırlıklı kesitlerde hafif-orta sinyal yoğunluğu elde edilirken , T2 ağırlıklı kesitlerde sinyal yoğunluğunun kaybolduğu görülür. Yoğunlaşmış proteinöz sekresyonlardan kaynaklandığı düşünülen bu görünüm benzer olarak mantar dışındaki hastalıklarda da görülebilir. Göz ve beyinle ilgili komplikasyonlar düşünüldüğünde MR ‘a başvurulmalıdır.(1)
ABPA tanısını hızlandırmak için AFRS’li ve pulmoner semptomları olan hastalarda akciğer filmi çekilmeli ve göğüs hastalıklarına konsülte edilmelidir.(1)
İmmün Değerlendirme: AFRS’li hastaların deri testleri multibl allerjenlere karşı reaksiyon verir. Bunun nedeni Chrzanowski tarafından tanımlanan 18 kD’luk panfungal allerjendir. Bu protein AFRS’li hastalarda immünoterapi aşılarının gelişiminde de kullanılmaktadır veAFRS için potansiyel bir belirteçtir.(7)
Fungal antijenlere karşı oluşan Tip 1 hipersensitivitede modifiye Radio Alergo Sorbent Test (RAST) ile ya da deri testleriyle tanı konulabilmektedir. Kültür spesifik Ig G antikor testi ile karşılaştırıldığında I g E mRAST testi daha kolay ve nispeten daha ucuzdur, ancak bazı mantarlar için mRAST antijeni mevcut değildir.(1)
Fungal antijenlere yönelik cilt testlerinde 48 saate kadar gecikmiş tip reaksiyon görülebilir.(6) Bu gecikmiş tip reaksiyonlar spesifik Ig E ile yapılan RAST testinde görülmez.(11)
Aspergillus’u tanımak için kullanılan insitu hibridizasyon teknikleri histolojik incelemeden daha duyarlı olmadığı gibi daha pahalıdır.(1)
Şüpheli AFRS tanısında önerilen tanı yöntemleri (6,15)
· Eozinofili (ABPA’de tespit edilir)
· Total serum Ig E (1000 U/ml ‘den fazla olmalıdır)
· İnvitro testler ve /veya deri testleri ile saptanabilen fungal ya da diğer inhalanlara karşı oluşan Antijen spesifik Ig E (ABPA’te fungal spesifik Ig E)
· Presipite antikorlar (ABPA’de tespit edilir)
· Operasyon sırasında alınan müsinin mikroskopik incelemesi
· Operasyon sırasında alınan müsinde fungal kültürle arama
· Ter klor testi (kistik fibrosiz açısından)
· Nazal sitoloji ve radioallergasorbent test (allerjik rinit varlığında)
· Siliyer hareket ve elektron mikroskopu ile siliyer inceleme (siliyer anormalliklerde)
· Akciğer radyografisi, pulmoner fonksiyon testleri(pulmoner hastalık varlığında)
· Anjitensin dönüştürücü enzim, antinötrofil sitoplazmik antikor ve eritrosit sedimantasyon hızı(sistemik hastalık varlığında)
Tedavi:
AFRS’nin tam tedavisini sağlayacak bir tedavi stratejisi henüz tam olarak tanımlanamamıştır. Fungal patojenin invaziv olma potansiyelinden dolayı bu hastalıkta erken tedavi şarttır. Tedavide genel olarak agresif yaklaşım sergilenmesine, açık cerrahi teknikler eklenmesine ve sistemik antifungal tedaviler kullanılmasına rağmen başarısızlıkla (nüks ve rezidü) yüksek oranda karşılaşılmaktadır.
AFRS’nin patofizyolojisi anlaşıldıkça zaman içerisinde tedavisinde değişiklikler yapılmıştır. AFRS hakkındaki bilgiler arttıkça enfeksiyöz bir hastalıktan çok immünolojik bir hastalık olduğu ortaya çıkmıştır. İnhale edilen mantarın etkisi ile sinüs içerisinde antijenik çoğalma ve immünolojik inflamasyona bağlı oluşan patofizyolojik mekanizmaya yönelik tedavi yöntemleri geliştirilmiştir. Hastalığın medikal tedavisinde antifungaller, kortikosteroidler ve immünoterapi kullanılmış ve değişken derecede tedavi sonuçları elde edilmiştir. Medikal tedavide sistemik antifungal tedavilerin yerini immünomodülasyon almakta, cerrahi tedavide radikal cerrahi yöntemlerin yerine konservatif ve doku koruyucu cerrahi prosedürler uygulanmaktadır. Kombine tedavilerin tek değişmeyen komponenti hastalığın daha da ilerlemesine neden olan fungal allerjik müsinin cerrahi olarak çıkarılmasıdır.(11,13)
Cerrahi tedavi: AFRS’de cerrahi tedavi ile ilgili çalışmalar, yayınlandıkları ilk yıllardan beri hastalığın tedavisinde önemli bir rol oynamışlardır. 1979’da Mc Guirt ve arkadaşları paranazal aspergillosisli 4 hastada cerrahi tedavi uygulamışlar ve cerrahi tedavinin başarısının “hastalıklı mukozanın çıkarılması” ve “sinüs havalanması ve drenajının sağlanması”na bağlı olduğunu belirtmişler ve bunu “açık antrostomi”, “mukozanın radikal rezeksiyonu”, “intranazal sfenoetmoidektomi” ve “Lynch frontoetmoidektomisi” gibi cerrahi prosedürler ile başarmışlardır. Yine aynı çalışmaya göre bu denli agresif yaklaşımlara rağmen tekrarlama ve multipl cerrahi girişim gerekliliği çoğu kez meydana gelmiştir.(14)
Hastalık klinik görünümü nedeniyle tanı koymada karışıklığa yol açabilir bunun sonucunda cerrahın daha radikal davranmasına neden olabilir. Radyolojik olarak orbita, intrakraniyal kavite gibi çevre dokulara yayılım gösteren hastalık, malignite ya da invaziv fungal sinüzit olarak yorumlanabilir. Buna bağlı olarak lateral rinotomi, fasiyal degloving ve kraniofasiyal rezeksiyon gibi cerrahi prosedürlerin uygulanması gerekebilir.
Cerrahide üç amaç vardır:
1) Allerjik müsin ve debrisin tamamıyla ortadan kaldırılması
2) Mukozanın korunması
3) Yeterli havalanma ve drenajın sağlanması
Hastalığın rekürrens riskini minimale indirmek için öncelikle allerjik müsin ve debris tamamıyla çıkarılarak antijenik etki ortadan kaldırılmalıdır.(11) Böylelikle erken ve geç allerjik semptomlara neden olan uyarının ve sinüs lümenine eozinofil kemotaksisinin azaldığı düşünülmektedir. Aynı zamanda cerrahi drenaj ve ventilasyon mukosiliyer aktivitenin düzelmesini hızlandırabilir ve böylelikle hastalığı kontrol etmek için gerekli tibbi tedavinin dozunu ve süresini azaltabilir.(1)
Hastalık noninvaziv bir karektere sahip olduğu için allerjik musin mukozaya zarar verilmeden künt tarzda çıkarılmalıdır. Kemik dokunun önemli ölçüde etkilenmiş olmasına rağmen mukozanın korunması hastalığın komşu anatomik boşluklara yayılımını engeller aynı zamanda alttaki periostal dokunun, dura materin ve/veya periorbital bölgenin penetran yaralanmalarını da önler. Sinüste yeterli drenaj ve havalanma sağlandığı zaman korunan mukoza zamanla eski normal halini alabilmektedir .(11) Yumuşak doku traş teknolojisi mukozanın korunmasını koyu müsinöz debrisin uzaklaştırılmasını kolaylaştırabilir. Görüntüleme eşliğinde yapılan cerrahiler revizyon cerrahisinde ya da hastalığın kemik erozyonu ve remodelinge neden olarak anatomik işaretleri değiştirdiği durumlarda yardımcı olabilir.(1)
Cerrahi müdahalelerle antijenik etkiyi ortadan kaldırmakla birlikte yine aynı amaçla sistemik ve topikal steroid preparatlarının kullanılması ile altta yatan inflamatuar olayın ortadan kaldırılması gerkmektedir. İntranazal inflamasyon ve nazal polip volümünü azaltmak için cerrahiden 1 hafta önce günde 0,5-1 mg/kg dozda Prednizon başlanabilir. Aynı zamanda postobstrüktif bakteriyel rinosinüzit sıklığının yüksek olması nedeniyle preoperatif dönemde antibiyotik kullanımı da tedaviye eklenebilir.(11)
Yeterli havalanma ve drenajın oluşturulmasındaki amaç, postoperatif dönemde hastalıklı bölgeye kolay ulaşabilmenin sağlanmasıdır. İdeal koşullarda bile fungusa ait küçük bir rezidü postoperatif dönemde gözden kaçırılırsa rekürrense neden olabilmektedir. Bu nedenle postoperatif dönemde dikkatli kontroller yapılmalı ve gereğinde cerrahi müdahale tekrarlanmalıdır.(11)
Cerrahide fonksiyonel endoskopik yaklaşımla “konservatif fakat tam” bir cerrahi prosedür izlenmelidir. Endoskopik cerrahi son derece yararlı ve efektif bir yöntemdir. Fakat gerek endoskopik, gerekse nonendoskopik cerrahide AFRS’te mevcut olan kemik zayıflığı nedeniyle orbital ve/veya intrakraniyal penetran yaralanma riski olduğundan dolayı cerrahi aletlerin kullanılması sırasında çok dikkatli olunmalıdır. Kemik erozyonu ve remodelingin çok olduğu bu durmlarda görüntüleme sistemlerinden yararlanılmalıdır.(11)
AFRS’nin fiziksel özellikleri cerrahi tedavi planını belirler. Nazal polipozis AFRS’in özünü oluşturur. Polipozis derecesi arttıkça lokal anatomik bozulma ve cerrahi doku planlarında kayıp meydana gelir.(11)
Postoperatif dönemde de intranazal salin irrigasyonu yapılarak cerrahi bakıma hemen başlanmalıdır. Haftalık kontrollerle cerrahi alandaki kurutların debridmanı, gerekiyorsa kalan fungal debrisin temizliği yapılmalıdır. Preoperatif dönemde başlanan sistemik steroid tedavisine postoperatif dönemde de devam edilmeli ve iyileşme görüldükçe kademeli olarak azaltılmalıdır.(11)
Cerrahi Komplikasyonlar:
Hastaların çoğunda cerrahi müdahale komplikasyonsuz olarak tamamlanır, ancak gerçekte AFRS teorik olarak cerrahi riski arttırır. Nazal polipozis, allerjik müsinin ekspansil birikimi, intraoperatif yetersiz hemostaz gibi nedenlerle operasyon sırasında anatomik boşluklarla ilgili oriyantasyon bozulur. Buna ek olarak kemik yapılarda oluşan defektler anatomik yapıların bozulmasına neden olur, bu nedenle orbital ve intrakraniyal kavitelere zarar verilmemesi için dikkatli olunmalıdır. Öte yandan iyatrojenik yaralanma riskini azaltmak için cerrahi müdahale yapılmadığı taktirde allerjik müsin tam olarak temizlenemez ve hastalığın hızla tekrarlamasına neden olur.(11)
Günümüz bilgilerine göre immün sistemi normal olan AFRS’li bir hastada fungal invazyon riski çok düşüktür. Çok nadiren istisnalar da görülmektedir. Tsimakas ve arkadaşları cerrahi tedavi sonrasında gelişen frontal lob aspergillus absesi vakasını sunmuşlardır. Anterior kraniyal fossa tutulumu olan AFRS’li bu hastada cerrahi sırasında istenmeyen dural penetrasyon geliştiği belirtilmiştir. Bu da mukozanın korunması gerekliliğini bir kez daha göstermektedir.(17)
Orbita ve intrakraniyal kaviteye müdahale diplopi, körlük, hemoraji, strok, intrakraniyal hemoraji, rinore gibi sonuçlara neden olabilir. Ön kraniyal fossadaki duramaterin etkilenmesi ile bu bölgede ensefalosel gelişebilir. Ensefalosel gelişimi dural yaralanma varlığı, kemik defektinin lokalizasyonu ve/veya kemik defektinin büyüklüğü gibi faktörlere bağlıdır. Bu nedenle bu faktörlerin varlığında ensefalosel gelişimi açısından hastalar iyi takip edilmeli ve gerekirse kemik defektini onarıcı operasyonlar planlanmalıdır.(11)
Medikal tedavi: Kültüre uygun antibiyotik kullanımı, mukolitik tedavi, antihistaminikler, dekonjestanlar, nazal salinle lavaj, sistemik ve topikal steroidler, immünuterapi ve/veya antifungal ajanları içerir. Klinik tablo ile ilgili inflamatuar mekanizmalar multifaktöriyel olduğu için uzun dönemde birden fazla tedavi modalitesi gerekmektedir.(1)
Sistemik steroidler: Kortikosteroidler (KS) antiinflamatuar ve immünomodülatör etkilerinden dolayı hastalığın rekürrensinin kontrolünde uygun olaral görülmektedirler.
Rinosinüzitte steroidlerin etkileri:
· İnflamatuar hücre proliferasyonu, büyüme faktörleri ve diğer mediatörlerin sekresyonunu inhibe ederler.
· İnflamatuar cevapta rol oynayan araşidonik asit metabolitlerinin serbestleşmesini inhibe ederler.
· Vasküler geçirgenliği azaltırlar.
· Nöropeptidlerin yol açtığı inflamasyonu inhibe ederler.
· Submukozal bezlerden glikoprotein sekresyonunu baskılayarak mukus sekresyonunu inhibe ederler.
· Etkilenen dokularda lökosit birikimini inhibe ederler.
KS’lerin postoperatif dönemde kullanımı değerlendirilmiş ve ikinci bir revizyon cerrahisi süresini anlamlı olarak uzattığı tespit edilmiştir. Schubert ve Goetz’in yaptığı bu çalışmada postoperatif 2 ay ile 12 ay arasında KS tedavisi uygulanmış ve uzun süre tedavi alanlarda kısa süre alanlara göre daha iyi sonuçlar elde edilmiştir. Halen günümüzde optimal tedavi süresi ve dozu tam olarak bilinmemektedir. (11)
Sistemik steroidlerin preoperatif kullanımı sinüslerin cerrahi drenajını oldukça kolaylaştırır. Çünkü hastalığın yoğun miktarda bulunması siliyer aktiviteyi direk olarak etkileyerek AFRS’in iyileşmesini engelleyecektir.(1) Ancak preoperatif steroid kullanımı histopatolojik tanıda kullanılan tipik allerjik müsinin rezolüsyonuna neden olarak AFRS tanısını engelleyebilir.
Aynı zamanda cerrahi sonrası kullanılan oral kortikosteroidler primer medikal tedavinin temelini oluşturur. Postoperatif dönemde kullanılan sistemik steroidlerin mukozal evre ve Ig E düzeyini azalttığı gösterilmiştir. Cerrahi müdahaleden sonra 1 yıldan daha fazla süre sistemik steroid kullanımı gerekebilir. Kullanılan ilaçların yan etkileri açısından tetikte olunmalıdır. Sistemik steroidlerin yan etkileri birkaç yıla kadar görülmeyebilir. Sistemik steroidler osteoporoz, femoral kemik başında aseptik osteonekroz, tedavi edilemeyen (+) PPD deri testi, katarakt, glokom ve avasküler nekroz gibi yan etkilere neden olurlar. Diabetes mellitus, hipertansiyon, kronik aktif hepatit, peptik ulkus gibi hastalıkları alevlendirebilirler. Çocuklarda uzun süreli kullanımının büyüme gelişmede gerilemeye neden olduğu belirtilmiştir. Tedavi sırasında öforiden psikoza kadar gidebilen kişilik değişiklikleri görülebilir.(7)
Topikal KS’ler biyoyararlanımları daha az olduğu için sistemik KS’lere göre daha az yan etki oluşturma potansiyelindedirler. Yüksek dozda uzun süreli topikal KS kullanımı hipotalamik-pitüiter-adrenal aks süpresyonu, katarakt gelişimi, gelişme geriliği, nazal kanama ve nazal septum deformasyonu gibi yan etkilere neden olabilmektedir. Bu nedenle topikal KS kullanan hastalarda da yakın takip gerekmektedir.(11)
Antifungal ilaçlar: AFRS’te topikal ve sistemik antifungal tedavi öncelikle invaziv forma ilerlemeyi önlemek için kullanılmalıdır. En yaygın kullanılan antifungal ajanlar : amfoterisin B, ketokonazol, itrakonazol, nistatin ve flukonazoldür. İnvitro ortamda en etkili ajanlar ketokonazol ve amfoterisin Bdir.
Sistemik antifungal tedavi sonrası semptomları, endoskopi ve BT bulguları düzelen hastalarda tedavinin kesilmesinden sonra hızla rekürrens görülmektedir.(7) Sistemik antifungaller yetersiz cerrahi müdahale sonrası rezidü miktarının fazla olacağı düşünülen hastalarda rekürrensi önlemek amacıyla tedaviye eklenmelidir. Önceleri tedavide amfoterisin B kullanımı, yerini daha az toksik olan ketokanozol,itrakanozol ve flukanozole bırakmış, ancak bu ilaçların da dematiaceous ailesine invivo ortamda yeterli etki göstermediği anlaşılmıştır.(11)
Amfoterisin B bir polien antifungal ajandır. Hücre membranında porlar açar ve yüksek dozlarda fungisidal özellik gösterir. Cryptococcus, Histoplasma, Blastomyces, Paracoccidioides, Coccidioides, Aspergillus ve diğer mukorlar ve bazı Candida türlerinde etkilidir. Pseudallescheria boydii ise amfoterisin B ye karşı dirençlidir.(18) Sistemik amfoterisin B nefrotoksiktir ve genelde ekstramukozal hastalıklarda önerilmez.(1)
Ketokonazol oral olarak uygulanabilir ve fungal sinüzitte kullanımının yararlı olduğu yönünde bazı çalışmalar vardır. Ancak ketokonazolün ölümcül hepatotoksisite ve anaflaksi gibi ciddi yan etkileri ve birçok ilaçla etkileşimi mevcuttur.(1)
Itrakonazol metabolizması ilginç bir şekilde ekzojen steroidin yarılanma süresini uzattığı için AFRS’te tipik olarak sistemik steroidlerin başlangıç tedavileri ile birlikte kullanılmaktadır. Bu etkinin endojen steroidler üzerinde de olup olmadığı bilinmemektedir. Ayrıca ıtrakonazolün sinüs lümenine ve inflame sinüs mukozasına doku penetrasyonu da bilinmemektedir. Bu nedenle itrakonazolün bu faydalı etkisinin steroid metabolizmasına etkisinden mi, antifungal aktivitesinden mi yoksa bunların bir kombinasyonundan mı kaynaklandığı açığa kavuşturulamamıştır. Fakat bu ilaç pahalı olup tedavi süresi ayları bulabilir. Genellikle iyi tolere edilebilen bir ilaç olmasına karşın akut vakalarda sistemik KSler kadar etkili olmayabilir.(1)
Sistemik antifungal tedavinin yan etkileri: Bu tedavinin çok ciddi yan etkilerinin olabileceği mutlaka göz önünde tutulmalıdır. Özellikle amfoterisin B’ye bağlı olduğu bilinen akut böbrek yetmezliği, anemi, agranülositoz, akut karaciğer yetmezliği, kardiyopulmoner hipertansiyon ve hemorajik gastroenterit gibi yan tekiler tedavi sırasında karşımıza çıkabilmektedir. İtrakonazol ve flukonazol daha az yan etki potansiyeline sahip olmalarına rağmen kardiyak disritmi, hepatik disfonksiyon, ürtiker ve anaflaksi gibi yan etkileri unutulmamalıdır.(11)
İmmünoterapi: AFRS ve ABPA’in benzer özelliklere sahip olmasından dolayı spesifik fungal antijenler kullanılarak yapılan immünoterapinin (İT) her iki hastalıkta da daha sonra gelişen allerjik reaksiyonları arttırdığı gözlenmiştir. Bunun muhtemelen immün kompleks oluşumu ve depolanmasında ani alevlenme nedeniyle olduğu düşünülmektedir.(11) Bu konuda Mabry ve arkadaşları tarafından yapılan bir çalışmada AFRS’li hastalara İT uygulanmış ve çalışmanın başlangıcından 5 yıl sonra 11 hasta tedaviyi yan etki olmaksızın tolere etmiştir. Sonuçta İT’nin sistemik ve topikal KS’lere ihtiyacı azalttığı kadar kurut miktarını ve polipozisi de azalttığı ve ek sinüs cerrahisine gereksinim olmadığı tespit edilmiştir.(1,7)
AFRS’te immünoterapi protokolü:
1) Başarılı bir cerrahi girişim ile sinüsün boşaltılması ve tanının doğrulanmasının ardından bu bölgeye uygun olabilecek nonfungal antijenlerle fungal antijenlere yönelik RAST ya da kantitatif deri testleri kullanılarak allerjik değerlendirme yapılmalı ve bu değerlendirme sonuçlarına göre tedavi protokolü düşünülmelidir.
2) Hastaya küflü ortamlardan ve mantarlardan uzak durması konusunda eğitim verilmelidir. Ayrıca gerekli görülürse antifungal tedaviye de başlanabilir.
3) Pozitif çıkan fungal ve nonfungal allerjenlere yönelik tekrar doğrulama testleri yapılmalıdır
4) İmmünoterapi haftalık olarak ve hasta tolere ettiğince doz arttırılmak suretiyle verilmeli, her antijen farklı kola enjekte edilmelidir. Farklı kola vermekle herhangi bir lokal reaksiyonun doğru tanınması daha kolay olacaktır.
5) Hastalar düzenli olarak kontrol edilmeli, lokal reaksiyon, yan etkiler ve nazal semptomlar değerlendirilerek gerekli doz ayarlaması yapılmalıdır.
Sadece kültürde elde edilen fungus türünün immünuterapide yer alması yanlış bir kanıdır. Zaten çoğu hastada kültür tekniğinin yetersiz ve yanlış olmasından dolayı sonuçlar negatif olarak gelir. Bunun yanında sadece kültürde mantarın üremesi AFRS tanısını doğrulamaz. Sonuç olarak çok çeşitli fungusların deri ve RAST testi ile incelenmesi ve pozitif çıkanların tedavide yer alması gerekmektedir. Edinilen deneyimlere dayanılarak immünoterapinin allerjik hastalarda 3 ile 5 yıl arasında uygulanması önerilmektedir.
Hastalar ayrıca düzenli endoskopik muayene ile kontrol edilmeli, allerjik müsinin yeniden birikimi, yeni polip oluşumları karşısında dikkatli olunmalı ve gerekli cerrahi ve medikal tedavi uygulanmalıdır.
Şu ana kadarki bilgilerle allerjik müsine yönelik uygun ve yeterli cerrahi müdahalenin ardından verilen İT’ye ait yayınlanmış hiçbir komplikasyon bulunmamaktadır. Ancak hasta İT alıyorken hala mantara maruz kalıyorsa İT hastalığın daha da kötüleşmesine neden olan bir faktöre dönüşür. Cerrahi tedavinin ardından verilen İT ise tedaviye yanıtı arttırır. Antijenik yükün çok olduğu durumlarda İT’nin yapılması bu tedaviye ait immün kompleks birikimi, geç faz reaksiyonları veya lokal reaksiyonlar gibi komplikasyonları daha da arttırmaktadır.(11)
Hastalığın rekürrensi: AFRS’te rekürrens oranı %10 ile %100 arasında değişmektedir. Bu oran hastaların rekürrens açısından takip edildikleri süreye ve postoperatif dönemde devam eden medikal tedavinin süresine bağlı olarak değişir.
Yapılan çalışmalarda postoperatif İT alan hastalarla almayan hastalar rekürrens açısından karşılaştırıldıklarında İT alan hastalarda daha anlamlı sonuçlar elde edilmesi rekürrensi önlemede İT’nin etkinliğini göstermektedir.(11)
Kupferberg ve arkadaşları tarafından tedaviye yanıtın izlenmesi ve erken rekürrensin önceden belirlenmesinde nazal mukozanın görünümüne göre bir endoskopik mukozal evreleme sistemi geliştirilmiştir:
Evre 0 mukozal ödem ya da allerjik müsin yok
Evre 1 allerjik müsin olsun ya da olmasın mukozal ödem var
Evre 2 allerjik müsin olsun ya da olmasın polipoid ödem var
Evre 3 allerjik müsin ya da fungal debrisle birlikte sinüzal polip var
Allerjik müsinle fungal debris arasında derece ve anlam farkı vardır. Allerjik müsin daha ince ve müsinözdür, oysa fungal debris koyu ve yapışkandır, kalın kıvamlı ve bazen macun kıvamında bir materyaldir.
Bu evreleme sistemi kullanılarak yapılan bir çalışmada rekürrens ile semptomlar arasında bir korelasyon bulunamamış ve rekürrenslerin aylar içerisinde, herhangi bir semptom vermeden sessizce meydana geldiği görülmüştür.(7)
YÜZEYEL SİNONAZAL MİKOZLAR
Yüzeyel sinonazal mikoz yerine saprofitik fungal infestasyon terimi de kullanılabilir. Asemptomatik bireylerde nazal kavitede saprofitik kolonizasyonun görüldüğü fungal üreme olarak tanımlanır. Burun ve PNS’lerde mukus kurutlarının üzerinde fungal sporların varlığı ile tanısı konulur. Patolojik bir tablo olmasına rağmen patojenliğinin düşük olması nedeniyle sağlık yönünden önemli bir risk teşkil ettiği düşünülmemektedir. Daha çok fırsatçı bir enfeksiyondur. Ancak daha ciddi mantar enfeksiyonlarına odak oluşturma potansiyelindedir.
Klinik görünüm: Hastalar asemptomatik olabilir ya da bir kısmı burunlarında kötü bir kokudan bahsedebilirler. Sümkürme ile debris kurutları gelebilir. Sıklıkla endoskopik muayene sırasında tespit edilir. Tipik olarak burun pasajı kuru olan ve ameliyat geçirmiş, mukus stazı bulunan hastalarda mukosiliyer transportun bozulmasına bağlı olarak kabuk formasyonunun üzerinde fungus gelişimiyle görülür. Mukus kurutları üzerinde hifler görülebilir.
Bu kurutların endoskopik olarak temizlenmesiyle altında pü ve eritemli mukoza ile karşılaşılır. Nadiren de altından küçük, çıplak kemik alanları çıkabilir. Kültürde funguslar görülebilir.
Erken formunda fungus topu görülebilir. Bu durumda endoskopik olarak temizlemek yeterlidir.
Tedavi: Etkilenen bölge debride edilmeli ve topikal nazal steroidler, antihistaminikler gibi mukozayı kurutan ilaçlardan kaçınılmalıdır. Altta yatan bir bakteriyal enfeksiyon tedavi edilmeli, nazal irrigasyon, spreyler ve mukolitik ilaçlarla burun pasajı nemlendirilmelidir. Antifungal ilaçlar genelde kullanılmaz. Bu hastalık tekrarlama eğiliminde olduğu için tekrarlayan endoskopik muayenelerle hasta takip edilmelidir.
MANTAR TOPU (miçetoma)
Paranazal sinüslerdeki mantar topu (MT) birbirine dolaşmış ve içiçe geçmiş fungal hifalardan oluşan bir ekstramukozal infestasyondur.(21) Doku invazyonu ve eozinofilik musinin gözlenmediği yoğun bir yumak şeklindedir. Literatürde farklılıklar olmakla birlikte birçok yazar bu histopatolojik tabloyu aspergilloma ya da miçetoma olarak isimlendirmiştir.(1) Buradan alınan kültür sonuçları sıklıkla negatif gelir ve tanı kendine özgü yumak şeklindeki fungal hiflerden oluşan histopatolojik görünüm ile konur. Hastanın immün sistemi normaldir. Eğer immün sistem yetersizliği gelişirse o zaman MT invaziv fungal hastalığa dönüşerek hayatı tehdit edici bir boyut kazanabilir.(21)
Epidemiyoloji: Yapılan çalışmalarda MT en sık 2. ile 8. dekadlar arasında görülmüş, çocuklarda ise rapor edilmemiştir. Kadın/erkek oranı yaklaşık olarak 2/1 olarak bulunmuştur. Anlamlı olmamakla birlikte diabetes mellitus, Wegener granülomatozisi, pitüiter adenom, lemfoma, myelodisplastik sendrom, kronik lemfositik lösemi ve eozinofilik myalji sendromu gibi bazı hastalıklarda tespit edilmiştir. Aspirin sensitif astım ya da periferal eozinofili ile beraberliği saptanmamıştır. Allerjik rinitte görülme oranı yüksek değildir. Bir vakada sleep apnede kullanılan santral pozitif basınçlı airveyi enfekte eden fungusların paranazal fungus topuna neden olduğu görülmüştür. (21)
Patologenez: Fungal sporlar her yerde bulunabilir ve normalde mukosiliyer transport mekanizması tarafından temizlenirler. Eğer sporlar temizlenemezse üremeye başlar ve sinüsün nemli ve gizli reseslerine yerleşirler. Hifler büyüyerek mukosiliyer transport mekanizmasını bozar ve büyümeye devam ederler.(21) Teorik olarak bir öbek mantar yumağı, yüzeyel sinonazal mikozla birlikte sinüs ostiumunu fiziksel olarak tıkayabilir ve bu da akut sinüzit atağına neden olarak mantar topu oluşumu ile sonuçlanabilir. Bunun yanında yaplıan çalışmalarda diş dolgusunda bulunan çinko oksitin ve ferritinin invitro olarak yüksek konsantrasyonlarda bakteri büyümesini inhibe ederken, diğer yandan mantar büyümesini uyardığı bilinmektedir.(1)
Mikrobiyoloji: Kültürde en çok üretilen mikroorganizmalar, A. fumigatus, A. flavus, Pseudallescheria boydii ve Alternaria türleridir. Bazı vakalarda mukordan bahsedilmiş, ancak hiç birinde de kültürle kanıtlanamamıştır.(21)
Histopatoloji: Lezyonun makroskopisi yumuşak ve ve nemli bir debris topluluğundan sert, kumlu görünümde ve kırıntı şeklindeki bir görünüme kadar değişebilir. MT’nun rengi beyaz, sarı, yeşilimsi, gri, kahverengi veya siyah olabilir. İnvazyon görülmez. Granülomatöz reaksiyon yoktur. Mantar hifleri rutin olarak H&E boyama ile görülebilir. Mikroskopide birbirine karışmış yumak şeklinde hif kitlesi, komşu sinüs dokusunda inflamasyonun öncü hücreleri olan plazma hücreleri, lemfositler, nötrofiller ve eozinofiller görülür. Seyrek olarak da oksilat kristallerinin varlığı bildirilmiştir.(1,21)
Klinik görünüm: Sıklıkla kronik rinosinüzit semptomlarını içermektedir. Genellikle tek bir sinüsün kronik ya da tekrarlayan akut enfeksiyonu şeklinde kendisini gösterir. Sekonder inflamasyon ya da bakteriyel enfeksiyon olabilir. En yaygın semptomları: nazal tıkanıklık, pürülan nazal drenaj, kakosmi ve yüzde ağrıdır. Daha az görülen semptomlar ise epistaksis, propitozis, ateş, öksürük, görmede bulanıklaşma ve yeni başlamış epilepsi nöbetleridir.(21) Yapılan bir çalışmada 5 hastadan 2’sinde MT tanısının grand mal konvülsiyonlardan sonra konulduğu bildirilmiş, ancak başlangıçtaki bu konvülsiyonlarla mikotoksinler ya da frontal ve sfenoidal mantar toplarının yol açtığı kafa içi basınç artışı arasındaki ilişki net olarak ayırt edilememiştir. (1) Semptomlar genelde uzun sürelidir, aylar ya da yıllar sürebilir. Hastaların %10’unda inflamatuar duruma yanıt olarak oluşan, nonspesifik polipler görülür. Ayrıca yapılan çalışmalarda asemptomatik bazı hastalarda vasküler hastalıklar için kullanılan görüntü yöntemlerinden şüphelenilerek tanıya ulaşılmıştır.(21)
Muayene sırasında yüzde tek taraflı ödem, palpasyonla yanakta hassasiyet ya da göz bulguları tespit edilebilir. Nazal endoskopide sinüzite ait minimal buugular tespit edilebileceği gibi, etkilenen sinüsün drenaj yolunda mukozal ödem, eritem, polipler ve/veya mukopürülan akıntı da görülebilir.(1)
Görüntüleme: En sık maksiller sinüste, ikinci olarak da sfenoid sinüste görülür. Maksiller sinüs tutulumu ile birlikte etmoid sinüsleri de tutulabilir. Tercih edilen görüntüleme yöntemi bilgisayarlı tomografidir ve tipik olarak tutulan sinüste kısmi ya da tama yakın opaklaşma, kemikte kalınlaşma ya da skleroz görülür. Yumuşak doku ortasında radyodens olarak görülen alanlar yoğun hiflere ya da kalsifikasyonlara bağlıdır. Kemik destrüksiyonu nadiren meydana gelebilir. Nadiren mukosel, yabancı cisim ya da antrakoanal polip tespit edilebilir.(1,21)
İmmünoloji: MT gelişen çoğu hastanın immün durumu normaldir. İmmün süpresyon gelişen hastalarda ise invaziv fungal sinüzit riski artar. Hastalarda normal popülasyondan daha sık atopi saptanmamıştır. Genel popülasyonla aynı sıklıkta astım birlikteliği bulunabilir.
Multisinüs tutulumu, sfenoid lokalizasyonu, kemik erozyonu ya da polibi olan hastalarda yapılan bir çalışmada fungal spesifik Ig E ve eozinofili araştırılmış ve sonuçta bütün tetsler normal olarak saptanmış ve aspergillus türlerine karşı presipite antikorlar tespit edilememiştir.(21)
Tedavi: Primer tedavisi MT’unu cerrahi olarak temizleyerek, etkilenen sinüsün havalanmasını sağlamaktır. Uygun sinüs drenajı sağlanarak mukosiliyer temizleme mekanizması normale döndüğü zaman rekürrens şansı da azalır. Sinüste opaklaşma görülen asemptomatik hastalarda cerrahi olarak sinüste opaklaşmaya neden olan kitlenin çıkarılmasından sonra tanı konulur. Yalnız açıklığa kavuşturulması gereken bir konu vardır: kemik erozyonu olmayan, sinüste opaklaşması olan, asemptomatik hastalarda hemen cerrahiye gidilmeli midir? Semptomları izlenen ve görüntüleme yöntemleriyle ilerleme görülen hastalarda makul bir yol izlenmelidir. Örneğin astımlı hastalarda persistan sinüzit varlığında astım daha da şiddetlenir. Bu tür hastalarda cerrahi tercih edilmelidir.(21)
Maksiller sinüs MT’ları genellikle geniş orta meatal antrostomi ile çıkarılabilir. Fungusun dışarı alınmasında irrigasyon da yardımcıdır. Bu mantar toplarını çıkarmak için gingivobukkal insizyonlar gibi eksternal insizyonlar da tercih edilebilir. Sinüs ostiumu MT’nun tam olarak temizlenmesine ve cerrahi sonrası dönemde sinüsün takibine ve gerektiğinde debridmanına olanak sağlayacak şekilde genişletilmelidir.
Sfenoid sinüsteki MT’ları ostiumu genişlettiği için endoskopik olarak rahat görülür. Burada da fungal debris çıkarıldıktan sonra irrigasyon yapılmalıdır. Sfeniod sinüste MT olan hastalarda cerrahi sırasında intraserebral kanama ya da infarkt gibi komplikasyonlar görülebilir.(21)
Şüpheli bir doku ile karşılaşıldığında ya da hastada immün sistem bozukluğu bulunduğunda invazyonun varlığı düşünülmeli ve mukoza soyulmadan sadece biyopsi almak amacıyla girişim yapılmalıdır. Çünkü invazyon olmaksızın tüm sinüs mukozasının çıkarılması mukus stazına neden olabilir ve bu da mantar hastalığının inatçı hale gelmesi ya da nüksetmesine yol açabilir. Ayrıca MT’larının cerrahi olarak temizlenmesi sırasında yapılan travma da invazyon gelişmesine neden olabilir. Örneğin sfenoid sinüs MT’ları vital yapılara yakınlığından dolayı invazyon açısından büyük risk taşır. Lateral sfenoid kemikte dehissansı olan hastalarda kavernöz sinüse invazyon riski yüksektir.
Aspergillus türlerine karşı oral ıtrakonazol iki günde bir olmak üzere, 200 mg dozda, tam iyileşme sağlanana kadar haftalar boyunca kullanılmalıdır. P. Boydii amfoterisin B’ye karşı dirençlidir.(21)
Mukozal ödemi azaltmaya yönelik olarak nazal irrigasyon ya da guanifenesin gibi mukolitik ajanlar ve steroidler kullanılabilir.Eşlik eden bakteriyel enfeksiyonlara karşı korunmak için antibiyotikler kullanılabilir. Medikal tedavinin cerrahi öncesinde başlaması sinonazal ödemi azaltıp MT’nun cerrahi olarak daha rahat çıkarılmasını sağlayabilir.(1)
MT’larında rekürrens nadirdir, ancak cerrahi sonrası 2 yıllık izlemlerden sonra görülebildiği rapor edilmiştir.(21)
İNVAZİV FUNGAL RİNOSİNÜZİT
Mantar organizmaları ile sinonazal dokunun invazyonu sonucu oluşan bir tablodur. Kronik invaziv (indolent) fungal rinosinüzit ve akut (fulminan) fungal rinosinüzit şeklinde 2 ayrı formu mevcuttur. Kronik form daha çok bağışıklık sistemi sağlıklı kişilerde görülürken, akut form bağışıklık sistemi baskılananların hastalığıdır. Çevresel ve kişisel faktörlere bağlı olarak, özellikle de Ig E bağımlı allerjiye genetik yatkınlığın olması durumunda, aynı kişide invaziv ve noninvaziv hastalığın karıştığı bir tablo da söz konusu olabilir.(1)
1990’lı yıllarda aspergillus granülomu ya da sinüsün aspergilloması yaygın bir şekilde “indolent fungal sinüzit” ya da “kronik indolent fungal sinüzit” olarak tanımlanmıştır. Bazı yazarlar bunu “kronik invaziv fungal sinüzit “olarak isimlendirmişlerdir.(18)
İnvaziv Fungal Enfeksiyonlara Duyarlılığı Arttıran Faktörler
· Diabetes Mellitus
· Granülosit eksikliği
· Akut lösemi
· Lenfoma
· Aplastik anemi
· Multiple myeloma
· Transplantasyon
· Sistemik steroidler
· Sitotoksik ilaçlar
· Radyasyon
· İmmünolojik bozukluklar
· Böbrek yetmezliği
· Malnütrisyon
· Gastroenterit
· Yanıklar
KRONİK İNVAZİV FUNGAL RİNOSİNÜZİT
Kronik invaziv fungal rinosinüzit (KİFRS) göreceli olarak daha az rastlanılan, invaziv bir mantar hastalığıdır. Daha çok immün sistemi normal olan hastalarda görülür, aylar ve yıllarca devam edebilir. Yüksek derecede persistanlık, rekürrens ve kötü prognoz gösterir.(1)
Histopatolojik olarak granülomatöz ve nongranülomatöz olarak iki tipe ayrılır. Granülomatöz KİFRS yavaş progresyonla giden uzun süreli klinik gidiş, sinüzitin radyolojik görüntüleri ve histopatolojik olarak sinüs mukozası, submukoza, kan damarları ve kemikte hiflerin görülmesiyle karekterizedir. Granülomatöz cevabın varlığı ya da yokluğu prognoz ve invazyonu değiştirmez. Her iki tipin de klinik görünüşü aynı olabilir.(18)
.Patofizyoloji: KİFRS’li birçok hasta immünolojik açıdan normaldir. Gizli bir immünolojik anormallik olup olmadığına dair çalışmalar yapılmış, ancak spesifik bir immünolojik defekt bulunamamıştır.
Chakrabarti invaziv aspergilluslu hastalardan granülomatöz tipte bulunanlarının %29’unda Tip 4 gecikmiş hipersensitivite reaksiyonu saptamış, nongranülomatöz hastaların hiç birinde Tip 4 reaksiyon görmemiştir. deShazo nongranülomatöz formu diyabetli hastalarda tespit etmiştir. Yapılan çalışmalar sonucunda granülomların, yok edilemeyen organizmaların varlığında hücresel immün yanıtın oluşmasıyla meydana geldiği ve diyabetli hastalarda ise bu kuvvetli konakçı cevabı görülmediği için nongranülomatöz formun daha yaygın olduğu görülmüştür. deShazo granülomları plazma hücreleri, lemfositler, palisadik nükleuslu dev hücreler ve fungusun çevrelediği eozinofilik materyal olarak tanımlamaktadır. Nongranülomatöz form ise fungus topuna benzer şekildedir, yoğun hif birikimi ve inflamatuar infiltratta oluşan doku nekrozuyla karekterizedir.(18)
Aspergillus elastaz ve proteaz üreterek damar duvarında subepitelyal invazyon yapma eğilimindedir. Ancak bu damar tutulumu akut doku nekrozuna neden olmaz. Histolojik olarak dev hücreler ve granülasyon oluşumu ile seyreden kronik bir inflamatuar reaksiyon mevcuttur. Allerjik müsin genellikle bulunmaz.(1) Granülomatöz tipte irregüler bir yüzeyde pelte kıvamında , sert, lastiksi, fibröz, gri-beyazımsı bir doku bulunur. Fungal elementlere bağlı olarak periarteryel inflamasyon ve arteritise bağlı yalancı vasküler invazyon izlenebilir.(18)
KİFRS’te patolojik olarak 3 değişik tanımlama yapılmıştır:
1) Proliferatif form: Fibröz doku stromasında granülomatöz psödotüberküller bulunur.
2) Eksudatif-nekrotizan form: Nekrozun öncü fokusu bulunur.
3) Miks form
Kronik sinüzit, septum deviyasyonu, nazal polipozis, allerjik rinit, inflamasyona bağlı olarak doğal sinüs ostiumunda mekanik obstrüksiyon olması öncü faktörlerdir. Milosev sinüzitte tekrarlayan inflamasyon ve polipozis sonucunda oluşan anaerobik ortamın invaziv hastalığa neden olabileceğini savunurken , Jahrsdoerfer ise anaerobik ortamın gerekli olmadığını, Aspergillus’un hasta sinüste sekonder invazyon yapabileceğini belirtmiştir.(18)
KİFRS neden bazı immün sistemi normal bireylerde görülmektedir, hala açıklığa kavuşturulmamıştır.(18)
Mikrobiyoloji: KİFRS’te sıklıkla Aspergillus türleri tanımlanmasına rağmen diğer organizmalar da bulunabilir. Özellikle Mucor, Alternaria, Curvularia, Bipolaris, Candida, Dreschleria, Sporothrix schencri ve Pseudallescheria boydii görülebilir.(18) Aspergillus hiflerinin rutin boyalarla görülmesi oldukça zordur. En iyi gümüş boyama ile tespit edilirler ve UV ışık altında refle verirler. Aspergillus sporları daha çok kuru iklimde ve kirli atmosferde bulunur.(1) En sık izole edilen türü A. flavustur
Klinik Tablo: KİFRS genellikle öncesinde kronik rinosinüzit semptomları, üst solunum sistemi allerjisi ve nazal polipozisi olan immün sistemi normal bireylerde görülür.
İnvaziv hastalığa bağlı olan semptomlar aylar ya da yıllar içinde görülebilir ve önce sadece orbita ve kafa tabanına yayılımla karşımıza çıkabilir. PNS’lerden orbita içine doğru olan erozyon sonucu propitozis meydana gelir ve granülomatöz vakalarda daha sık olarak görülmektedir.
Maksiller sinüs tabanına invazyon palatal erozyona neden olur. Kribriform kemiğin erozyonu kronik baş ağrısı, bilinç durumunda kötüleşme, fokal nörolojik bulgular ve epileptik nöbetlere neden olabilir.
Sfenoid sinüse doğru olan genişleme orbital apeks sendromu ya da kavernöz sinüs sendromuna yol açabilir. Pterigopalatin fossanın genişlemesi sonucu kraniyal sinir defisitleri ortaya çıkabilir. Ayrıca mikotik anevrizma, internal karotid arter rüptürü ve kavernöz sinüs trombozu gibi katastrofik (yıkıcı) komplikasyonlar da rapor edilmiştir.
İntranazal muayenede ciddi nazal konjesyon ve polipoid bir mukoza görülebilir. Üzeri mukoza ile örtülü ya da debris ya da kuru sekresyonun kapladığı yumuşak doku kitleleri tespit edilebilir.(18) Nazal endoskopi bulguları miçetomadan farklı değildir. Tanı biyopsi materyalinda mantar hifleri tarafından doku invazyonunun görülmesiyle konulur.(1)
Fizik muayenede granülomatöz ve nongranülomatöz tipler birbirlerinden anlamlı olarak ayrılamazlar. Kesin tanı histopatolojik ayrımla yapılmalıdır.(18)
Görüntüleme: Mukozal kalınlaşma fungal rinosinüzitlerin birçok formunda yer alır. Sinüs içinde fokal ya da diffüz mukozal değişiklikler fungal kolonizasyon, kalın müsin plaklar, infeksiyon ya da AFRS’lerin belirtisi olabilir. Silverman ve Mancuso BT’de maksiller sinüs çevresindeki periantral yağ planlarındaki yumuşak doku innervasyonunun invaziv fungal rinosinüzitlerin erken dönem bulgusu olduğunu belirtmişlerdir.(19)
Orbita tutulum, dural ve intradural yayılımı göstermede MR görüntüleme kullanılır. Malign neoplazmlarla KİFRS’in radyolojik olarak ayrımının yapılması çok zor ya da imkansızdır. En iyi tanı histopatolojik olarak konumalıdır.(18)
Ayırıcı Tanı: KİFRS diğer hastalıkları taklit edebilir. Benign ya da malign neoplazmlar, pituiter tümörler, sfiliz, tüberküloz, sarkoidoz, Wegener granülomatozisi, lemfoma , inflamatuar psödotümör, miyosferulosis, mukopiyosel, AFRS ve rinoskleroma ile ayırıcı tanısı yapılmalıdır.(18)
Tedavi: Fungal hastalıkların değişik formlarında tedavi yöntemleri de değişmektedir. Örneğin AFRS’li hastalarda sistemik KS kullanımı endike iken, KİFRS’li hastalarda kontrendikedir. KİFRS’li hastalarda en iyi kür tibbi ve cerrahi tedavinin kombine edilmesi ile elde edilir. Tanı gerek frozen sectionların, gerekse ana spesmenin histopatolojik olarak incelenmesiyle konur. Doku invazyonunun varlığı onaylandıktan sonra hastalığın inatçı karekterinden dolayı malign bir hastalıkmış gibi ele alınması doğru olmalıdır. Sinüs tutulumunun şekline ve cerrahın deneyimine göre cerrahi planlanmalıdır.(1)
Washburn cerrahi debridmana rağmen KİFRS’li hastalarda rekürrens tespit etmiş ve cerrahi sonrası uzun süre 2 gr üzerinde amfoterisin B kullanılması gerektiğini önermiştir. Tersine deShazo ise sadece cerrahi tedavi ile iyi sonuçlar alınabileceğini savunmuştur. Bu konuda bir görüş birliği yoktur.(18)
Antifungal ilaçlar: Amfoterisin B fungisidal etkili bir antifungal ajandır. Fulminan infeksiyonlarda 1-2 mg/kg/gün ya da daha az ciddi infeksiyonlarda 0,4-0,6 mg/kg/gün dozunda kullanımı önerilmektedir. Tedavi invaziv hastalığın ilerlemesi durdurulana kadar ya da 6 haftanın üzerinde olmalıdır.
Amfoterisin B parenteral olarak kullanılan bir ilaçtır. İnfüzyon sırasında meydana gelebilecek ateş, titreme, hipotansiyon ve dispne gibi yan etkileri önlemek için 4 saatin üzerindeki infüzyonlarla verilmelidir. Bu yan etkilerin görülmesi durumunda Meperidin ya da steriodlerin kullanılması semptomları azaltır. Uzun süreli toksisitede azotemi, anemi, hipopotasemi, hipomagnezemi ve renal tübüler asidoz meydana gelebilir. Sıvı elektrolit replasmanı yapılması renal hasarı önler.
Amfoterisin B ‘nin lipozomal formlarında daha az yan etki oluşur ve aynı klinik etki ortaya çıkar. Özellikle amfoterisin B nin terapötik dozlarını tolere edemeyen ya da uzun süreli tedavi gereken hastalarda tercih edilir.
Itrakonazol hücre membranı komponenti olan ergosterolün sentetik inhibitörü olan imidazol türevi bir antifungal ajandır ve aspergillusa karşı aktiftir. Oral preparatları günde 2 ile 4 defa kullanılabilir. Günlük doz 800 mg’dır. Yan etki profili rölatif olarak daha iyidir. Yüksek doz ve uzun süreli tedavi sonucunda derin hipopotasemi riskinde artma, gastrointestinal disstres, adrenal yetmezliği, serum aminotransferazda artma ya da hipertrigliseridemi görülebilir.
KİFRS’te relaps riskinin yüksek olmasından dolayı, başlangıçta iv antifungal kemoterapi ile başlanmalı, daha sonra Itrakonazol gibi bir oral ajanla tedaviye devam edilmelidir. P. Boydii gibi amfoterisin B’ye dirençli vakalarda başlangıç tedavisinde imidazollü ajanlarla başlanabilir.(18)
AKUT İNVAZİV FUNGAL SİNÜZİT
Akut invaziv fungal rinosinüzit (AİFRS) ya da akut fulminan rinosinüzit hızlı seyreden, doku invazyonuyla giden ve hemen her zaman immün sistemi baskılanmış hastalarda görülen bir mantar hastalığıdır.(1) PNS ve nazal kavite mukozasında mikotik infiltrasyonla karekterizedir. Tedavi edilmezse orbita ve intrakraniyal invazyonla %50 ile %80 oranında hızla fatal seyreder.
Risk faktörleri: Özellikle nötrofilik cevabın olmadığı ya da yetersiz olduğu immünkompremize hastalarda görülür. Genellikle hastanede yatan hastalarda yaygındır. Risk altında olan hastalar: kontrolsüz tip 1 DM, AIDS, hemokromatozis, aplastik anemi, iyatrojenik immünsüpresyon, organ nakli ya da hematolojik malignitesi olan nötrofilik cevabın yetersiz olduğu hastalardır. Kemik iliği naklinde kritik zaman nakilden sonraki 3 haftadır. Absolü nötrofil sayısının 500/ml‘nin altında olması invaziv fungal hastalık gelişimine zemin hazırlar. Prednisolon türevlerinin uzun süre kullanımı ya da 2 haftanın üzerinde geniş spekturumlu iv antibiyotik kullanımı ise sekonder risk faktörlerindendir.(20)
Patogenez: Klinik tablonun kötüleşme hızı belirgin olarak konakçının immün durumu ile ilgilidir. Hiperglisemi ve asidozun mantar gelişimini arttırmasına bağlı olarak DM’ta mukormikozis daha sık görülür. Rhizopus aktif bir keton redüktaz sistemine sahiptir. Bu nedenle artmış glikoz ve asidik pH’lı ortamlarda hızlı bir gelişme gösterir. Ketoasidozlu hastalarda invitro olarak polimorfonükleer lökositlerin fagositik aktivitelerinde azalma olduğu gösterilmiştir. Aynı zamanda granülositlerin ve fibroblastların lokal agregasyonunda da gecikme olduğu görülmüştür.
Mantar sporları solunumla nazofariks ve orofarinkse ulaştıkları zaman selüler ve hümöral immün mekanizmaları zayıflamış kişilerde fagositoz yerine eksik bir savunma cevabı oluşur. Organizma dokuda invazyon yaptıktan sonra arterlerin iç elastik laminasına yatkınlık göstererek daha sonra lenfatikleri ve venleri istila eder. Arter oklüzyonuna bağlı olarak doku nekrozu gelişir, bu iskemik infarkta neden olur ve yoğun venöz endotel hasarı sonucu tromboz ve hemorajik nekroz oluşur.
Mikrobiyoloji: En sık neden olan organizmalar Mukor ve Aspergillus türleridir. Pseudallescheria boydii gibi akut fungal rinosinüzite neden olabilen bazı mantarlar amfoterisin B’ye karşı dirençlidir. Son zamanlarda amfoterisin B’ye dirençli bazı mukor suşları da görülmektedir.(1)
Histolojik tanı: Tanı için bir an önce biyopsi alınması gerekmektedir. Ancak bu hastalarda kanama diatezi olabileceğinden ve hastanın genel durumu bozuk olabileceğinden biyopsinin ameliyathane şartlarında alınması tercih edilmelidir. Kısa sürede tanı için frozen section yöntemi kullanılmalıdır.Biyopsi materyali etkilenen dokunun kenar bölgesinden alınmalıdır. Nekrotik bölgenin merkezinden alınan bir biyopsi anlamlı olmayacaktır. Nazal kavitedeki tüm kurutlar temizlenmeli ve gomori- metenamin gümüş boyama ile incelenmelidir. KOH ve Clacoflor boyaları mantar varlığını hızlı bir şekilde gösterse de, invazyonu göstermeyecektir.(1)
Histopatolojik tanı kriterleri:
1) Submukozada hifsel formların görülmesi ve/veya anjiosentrik invazyon
2) Minimal inflamatuar hücre infiltrasyonu ile birlikte doku nekrozu olması(20)
İnvaziv fungal rinosinüzitte en sık etkilenen mukozalar orta konka ve ardından da maksiller sinüs ve etmoid sinüs mukozaları olduğu için erken tanıda ilk olarak buralardan biyopsi alınmalıdır. Biyopsi sonucu yalancı negatif olarak gelen hastalarda BT’de kalıcı tek taraflı etmoid inflamasyonun olması durumunda hastalıktan şüphelenilmelidir.(20)
Klinik tablo: AİFRS’te ilk septomlar hemen göze çarpmayabilir. En sık olarak %90 hastada 48 saatlik geniş spektrumlu iv antibiyotik kullanımına cevap vermeyen, orjini bilinmeyen bir ateş vardır. Ateşin olmaması hastalığın tanısından uzaklaştırmaz. Çünkü nötrofil sayısının yetersiz olduğu durumlarda ateş yanıtı görülmeyebilir. Özellikle fasiyal ve periorbital ağrı, nazal konjesyon, rinore ve baş ağrısı gibi lokalize semptomlar da bulunabilir. Bu nedenle lokalize nazal semptomlar da araştırılmalıdır. Hastalarda geç dönemde görme kaybı, kemozis, oftalmopleji, propitosis, mental durum değişiklikleri, fokal nörolojik bulgular ve nöbetler görülebilir.
Rinoserebral mukormikozisin ender görülen komplikasyonları ise;koroner arter içinde organizmanın bulunmasına bağlı olarak gelişen miyokard infarktüsü, akut subdural hematom, kavernöz sinüste tromboz ve internal karotid arterde tromboz gelişimidir. Karotid arter invazyonu hızlı bir şekilde serebral iskemi sonucu ölüme neden olur.(1)
Endoskopik muayenede bir miktar pürülan sekresyonla birlikte yaygın bir nazal ödem görülebilir, ama tipik olarak nazal pasaj kurudur ve eski kan pıhtıları ile birlikte kabuklanmalar mevcuttur. (1) Normal soluk pembe mukozanın yerine mukozada renk değişikliği, granülasyon ve ülserasyonlar görülür. Mukozadaki renk değişikliği gri, yeşil, beyaz ya da siyah olabilir. Renk değişikliği anjiosentrik invazyona bağlı doku iskemisi sonucunda oluşur ve doku nekrozu olması durumunda mukoza siyah bir renk alır.(20) Siyah mukoza tipik olarak mukorların neden olduğu infeksiyonlarda görülür ve hastalığın damar invazyonuna doğru ilerlemiş olduğunun bir göstergesidir.(1) Nazal spekulum ve otoskopla septum ve orta konkanın her yerinin görülmesi mümkün değildir. Bu nedenle rijid nazal endoskop ile mukozal renk değişikliği kontrol edilmelidir. Mukozal kanama ve hassasiyetin azalması fungal invazyonun bir belirtisi olabilir.(20) Daha çok mukor dışı akut fungal sinüzitlerde mukoza beyaz, nekrotik bir kitle görünümündedir ve endoskopik muayene sırasında kanamanın olmaması ya da hassasiyetin görülmemesi tanının doğru olduğunu düşündürmelidir.(1)
Bu hastalarda endoskopik nazal muayeneye ek olarak tam bir baş-boyun muayenesi yapılmalıdır. Tam bir kraniyal sinir sistemi değerlendirmesi, PNS’lerin palpasyonla muayenesi, ekstraoküler kasların fonksiyonlarının bakılması, pupil refleksi ve görme muayenesi yapılmalıdır.(20) Oral kavite muayenesinde gingiva ya da sert damakta skarlar görülebilir.(1) Oral kavite ve orofarinks muayenesinde palatal defektler ya da postnazal akıntı olabilir.(20)
Rinoserebral aspergilloziste BOS bulguları genellikle anlamlı değildir. BOS basıncında hafif bir artış, %50 oranında polimorfonükleer hücrelerden oluşan orta derecede bir pleositozis ve hafif protein artışı tespit edilebilir.(1)
Görüntüleme: İnvaziv fungal sinüzitte BT en yaygın kullanılan görüntüleme yöntemidir. Hem aksiyel, hem de koronal plandaki 2 mm’lik kesitler anatomik detaylar hakkında maksimum bilgi verir. BT bulguları nonspesifiktir, cerrahi ve patolojik bulgularla korele değildir.(20)
Hastalığın erken dönemlerinde sinüslerde hava-sıvı seviyesi olmaksızın mukozal kalınlaşma tespit edilebilir. Sinüs mukozasında nodüler kalınlaşma ve kemik duvarlarda noktasal erozyonlar görülebilir. Lamina papiraseadan direk yayılımla ya da etmoid ven yoluyla orbitaya yayılım olabilir.(1) İntrakraniyal yayılımda MR görüntüleme de yapılmalıdır. Mental durum değişikliği, orbital apeks sendromu, nöbet ya da strok durumlarında inrtakraniyal yayılım için acil olarak MR ile görüntülenmelidir. İntrakraniyal yayılım durumunda mortalite %100’dür.(20) AİFRS’te orbital apeks tutulumu varsa süperior oftalmik arter ve vende kontrast artışı olmaz. MR görüntülemede ise ipsilateral fasiyal ve orbital invazyonu takiben hızlı bir şekilde beyin yarım kürelerinin bazal kısımlarının, beyin sapının ve hipotalamusun tutulumuna ait bulgular görülür.
Hastalık Willis poligonundaki damarları etkileyerek psödoanevrizma oluşumuna neden olabilir. Bu durumun teşhisi için anjiografik çalışma yapılmalıdır.(1)
Nazal kavitede sınırlı olan invaziv fungal hastalıkta nadir olmayan oranlarda normal BT görüntüsü olabilir. Yazarlar invaziv fungal rinosinüzitli hastaların %12’sinde normal sinüs BT görüntüsü tespit etmişlerdir.(20)
Tedavi: AİFRS’te uygulanması gereken başlıca tedavi antifungal antibiyotikler ve agresif cerrahi debridman kombinasyonudur. Optimal tedavinin sağlanması için yapılması gerekenler :
1) Altta yatan metabolik/immünolojik bozukluğun bir an önce düzeltilmesi
2) İnfeksiyon hastalıklarının konsültasyonu ile birlikte iv antifungal tedavinin başlanması
3) Geniş cerrahi debridman
4) Sinüs ve orbitanın uygun drenajının sağlanması
5) Rekürrens ya da tedaviye direnç yönünden hastanın yakın takibi
Nötropenik hastalarda G-CSF verilmesi, beyaz küre transfüzyonları, kemik iliği transplantasyonu ve hiperbarik oksijen gibi yaşam kurtarıcı daha agresif tedaviler gerekebilir.
Altta yatan hastalığın medikal tedavisinin yapılması sağkalımı arttıran en önemli faktördür. Asidoz ve dehidratasyonun düzeltilmesi bu grupta yüksek sağ kalım sağlar. Kemik iliği hastalığı olanlarda beyaz küre sayısının 2.0 k/ml’nin üzerinde tutulması önemli bir faktördür.(1)
Cerrahi Tedavi: Hastalığın daha iyi bilinmesi ve endoskopik sinüs cerrahisinin gelişmesiyle invaziv fungal sinüzite cerrahi yaklaşım da değişmiş ve daha konservatif yaklaşımlar tercih edilmeye başlanmıştır. Radikal maksillektomi, kraniyofasiyal reseksiyon ve orbital eksentrasyon gibi radikal cerrahi girişimlerde cerrahi sınır nadiren temizdir vebu girişimlerin uzun süreli sağ kalıma katkısı düşüktür.(20)
AİFRS’li hastalar immün yetmezliği olan, genel durumu kötü hastalar oldukları için morbiditesi yüksek girişimler yapılmadan önce, hastanın beklenen yaşam süresi ve kalitesi iyi değerlendirilmelidir. Belirgin nekrozun olmadığı erken ve sınırlı olgularda basit nazal, transnazal ya da eksternal etmoidal eksizyonlar yapılabilir. Eğer retinal arter trombozundan şüphelenilirse, oftalmopleji mevcutsa ya da eksplarasyonda hastalığın orbital apekse uzandığı tespit edilirse orbital ekzentrasyon gerekebilir. Bilinen serebral tutulumu olan, görmenin kötü olduğu hastalarda, özellikle uygun antifungal tedaviye rağmen hastalık daha da kötüye gidiyorsa orbital ekzentrasyon yapılması enfekte doku yükünü azaltmaya yardımcı olur. Yara bölgesi amfoterisin B ile emdirilmiş tamponlarla tamponlanabilir. Mukozal hastalığa ait tüm bulgular ortadan kalkana ve hastanın immün durumu düzelene kadar tedaviye devam edilir.
Cerrahi sonrasında kabuklanmaları ve daha fazla mantar invazyonunu engellemek için nazal kavite ve sinüslerin irrigasyonu tavsiye edilmektedir. Amfoterisin B’nin 50mg/L su şeklinde hazırlanan solüsyonları ile 4x20 ml’lik miktarlarda sinüse tespit edilmiş kateterlerle irrigasyonu sağlanabilir.(1)
Şüpheli rezidüel hastalık varlığında 48-72 saat içinde sekond-look yaklaşım uygulanmalıdır.(20)
Antifungal tedavi: Yüksek doz (1.25 mg/kg/gün’den fazla) amfoterisin B invaziv fungal sinüzit tedavisinde önemli bir yardımcı tedavidir. Günlük total doz 2 gr ya da üzerinde olmalıdır. Nötropenik ateşi olan immünkompremize hastalarda tanı konulduğu zaman ampirik olarak tedaviye başlanmalıdır. Amfoterisin B renal toksisiteye neden olduğu için çoğu hastada kullanımı sınırlıdır. Standart amfoterisin B’yi tolere edemeyen hastalarda lipozomal amfoterisin B kullanılmalıdır. Lipid komplekslerinin renal ve serum konsantrasyonları düşüktür, pulmoner, hepatik ve splenik konsantrasyonları yüksektir. Ancak lipozomal formların maliyeti yüksek olduğu için kullanımı sınırlıdır. Serum kreatinin düzeyinin 2,5mg/dl ve üzerinde olduğu immünkompremize hastalarda ve standart amfoterisin B tedavisinin maksimum dozunda ilerleme gösteren fungal hastalığı olan hastalarda lipozomal amfoterisin tercih edilmelidir.
İnvaziv fungal sinüzitlerde ideal tedavi hastalığı önlenmektir. Bunun için yüksek oranda verimli partiküler hava filtreleri kullanılmalıdır. Ancak bunlarda başarı sınırlıdır. Yapılan bir çalışmada kemik iliği transplantasyon ünitesinde amfoterisin nazal spreylerinin denenmesiyle hastalık insidansının azaldığı görülmüştür.(20)
Dr.Nuray Ensari
Ocak 2004
KAYNAKLAR:
2. Janfaza P, Nadol JB, Galla RJ et al. Editör: Harun C, Yüksel S. Baş ve boyun cerrahi anatomisi. Nobel Tıp Kitabevleri, 2002.
3. Ballenger JJ, Snow JB. Editör: Şenocak D, Kaleli Ç. Otorinolaringoloji-Baş ve Boyun Cerrahisi. 15. baskı, Nobel Tıp kitabevleri, 2000.
4. McCafferey TV. Diagnosis of fungal sinusitis. Rhinology and Sinusology 14:305-316; 1997.
5. Ferguson BJ. Definitions of fungal rhinosinusitis. Otolaryngologic Clinics of North America 33(2): 227-235; 2000.
6. Houser SM, Corey JP. Allerjik fungal rhinosinusitis. Pathophysiology,epidemiology and diagnosis. Otolaryngologic Clinics of North America 33(2): 399-408;2000
7. Kuhn FA, Javer AR. Allerjik fungal rhinosinusitis. Perioperative management, prevention of recurrece and role of steroids and antifungal agents. Otolaryngologic Clinics of North America 33(2): 419-432;2000
8. Rupa V, Jacob M, Mathews MS. İncreasing diagnostic yield in allergic fungal sinusitis. The Journal of Laryngology & Otology 115: 636-638;2001
9. Dhiwakar M, Thakar A, Bahadur S et al. Preoperative diagnosis of allergic fungal sinusitis. The Laryngoscope 113: 688-694;2003
10. Kuhn FA, Swain Jr R. Allergic fungal sinusitis:diagnosis and teratment. Current Opinion in Otolaryngology & Head and Neck Surgery 11: 1-5;2003
11. Marple BF. Allergic fungal rhinosinusitis:current theroies and management strategies. The Laryngoscope 111: 1006-1019;2001
12. Lund VJ, Lloyd G, Savy L et al. Radiology in Focus. Fungal rhinosinusitis. The Journal of Laryngology and Otology 114: 76-80;200
13. Marple BF. Allergic fungal sinusitis. Surgical management. Otolaryngologic Clinics of North America 33(2): 409-418;2000
14. McGuirt WF, Harrill JA. Paranasal sinus aspergilosis. Laryngoscope 89:1563-1568;1979
15. Cody DT, Khan DA, Kern EB. Allergic fungal sinusitis (AFS) and AFS-like syndrome. Rhinology and Sinusology 15:317-333;1997
16. McClay J E, Marple G, Kapadia L et al. Clinical presentation of allergic fungal sinusitis in children. The Laryngoscope 112: 565569;2002
17. Tsimakos S, Hollingsworth HM, Nash G. Aspergillus brain abscess complicating allergic aspergillus sinusitis. J Allergy Clin İmmunol 94: 264-267;1994
18. Stringer SP, Ryan MW. Chronic invasive fungal rhinosinusitis. Otolaryngologic Clinics of North America 33(2): 375387;2000
19. Silverman CS, Mancuso AA. Periantral soft-tissue infiltration and its relevance to the early detction of invasive fungal sinusitis:CT and MR findings. Am J Neuroradiol 19: 321-325;1998
20. Gillespie MB, O’Malley BW. An algotihmic approach to the diagnosis and management of invasive fungal rhinosinusitis in the immunocompromised patient. Otolaryngologic Clinics of North America 33(2): 323-334;2000
21. Ferguson BJ. Fungus balls of the paranasal sinuses. Otolaryngologic Clinics of North America 33(2):389-398;2000